Männer und Frauen wurden lange gleich behandelt. Zum Nachteil beider Geschlechter, weiss Cathérine Gebhard. Sie forscht und lehrt zu geschlechtsspezifischer Medizin.
Cathérine Gebhard, was versteht man unter dem Begriff geschlechtsspezifische Medizin?
Geschlechtsspezifische Medizin ist Medizin, die in der Forschung, der Prävention und in der Behandlung von Patientinnen und Patienten die Unterschiede zwischen den Geschlechtern berücksichtigt. Und zwar nicht nur biologische, sondern auch soziokulturelle Unterschiede.
Warum braucht es geschlechtsspezifische Medizin?
Ganz einfach gesagt, weil eine Medizin, die das Geschlecht nicht berücksichtigt, Männern und Frauen nicht gerecht wird. Bei geschlechtsunspezifischer Medizin ist ein Geschlecht immer das benachteiligte, und das heisst letztlich, dass Patientinnen und Patienten nicht die bestmögliche, personalisierte Behandlung bekommen.
Wo sind die Unterschiede zwischen Frauen und Männern am grössten?
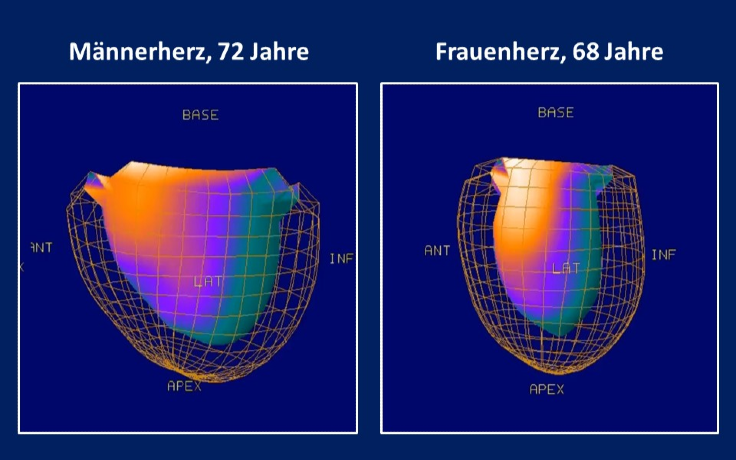
Offensichtlich sind Frauen kleiner und leichter als Männer, sie haben mehr Fettgewebe, weniger Muskelmasse, auch ihre Organe sind kleiner. Aber auch ihr Stoffwechsel verläuft anders. Zum Beispiel werden viele Wirkstoffe im Körper anders verteilt und abgebaut als bei Männern, und die Herztätigkeit verändert sich bei Frauen über die Jahre anders als die der Männer. Frauen und Männer haben zudem eine unterschiedliche Schmerzwahrnehmung. Es gibt aber auch soziokulturelle Unterschiede, die sich ebenso auf die Prävention, die Diagnostik, den Verlauf und die Therapie von Krankheiten auswirken. Etwa schon, ob und wie man über Schmerzen spricht oder mit gesundheitlichen Problemen umgeht.
Welche Folgen hat es, wenn diese Unterschiede nicht berücksichtigt werden?
Das kann fatale Folgen haben, wie ein geradezu klassisches Beispiel zeigt: Nach einer Häufung morgendlicher Autounfälle, die durch Frauen verursacht wurden, stellte man fest, dass bei ihnen ein Schlafmittel noch viel länger nachwirkte und die Aufmerksamkeit einschränkte, als sich in der Zulassungsstudie gezeigt hatte. Das Mittel war überwiegend an Männern getestet worden. Deshalb empfiehlt heute ein Warnhinweis eine niedrigere Dosierung für Frauen. Auch wurde berichtet, dass Herzinfarkte bei Frauen später erkannt und behandelt werden. Zum einen zeigt ein Infarkt bei Frauen nicht immer die typischen Symptome, zum anderen warten Frauen oft länger, bis sie medizinische Hilfe in Anspruch nehmen, weil der Herzinfarkt noch immer weit verbreitet als «Männerkrankheit» gilt. Mittlerweile ist auch bekannt, dass es Geschlechterunterschiede bei der Tumorbiologie und der Wirkung von Chemotherapeutika gibt.
Hat die fehlende Geschlechtssensibilität auch negative Folgen für die Männer?
Ja. Zum Beispiel werden Essstörungen, Depressionen oder Osteoporose immer noch als typische Frauenkrankheiten wahrgenommen. Das führt dazu, dass diese Erkrankungen bei Männern seltener diagnostiziert und adäquat behandelt werden. So ist die Osteoporose beim Mann eines der am meisten vernachlässigten Krankheitsbilder Europas.
Die Unterschiede sind doch augenfällig. Warum hat es denn so lange gedauert, bis geschlechtsspezifische Medizin zu einem Thema wurde?
Medizinischer Prototyp war einfach traditionell der Mann, als Patient, aber auch als Arzt und Forscher. Zudem wurden viele Medikamentenstudien überwiegend an Männern durchgeführt, hauptsächlich aus Furcht vor Schäden am Kind nach dem Contergan-Skandal in den 1960er Jahren. Selbst Studien zu Hormonpräparaten, wie beispielsweise die Gabe von Östrogen in einer kardiovaskulären Studie der 1970er Jahre, führte man erstaunlicherweise nur an Männern durch.
Was führte zum Wandel?
Man hat Geschlechterunterschiede nicht nur wahrgenommen, sondern ist ihnen systematisch nachgegangen. Studien der letzten Jahre haben dann auch die Notwendigkeit geschlechtsspezifischer Medizin klar gezeigt: Es werden jährlich immerhin 8000 bis 9000 Artikel zu diesem Thema publiziert. Diese Artikel haben unter anderem dargelegt, dass Nebenwirkungen von Medikamenten bei Frauen häufiger auftreten. So hatte eine FDA-Analyse aus dem Jahr 2000 gezeigt, dass acht von zehn Medikamenten, die vom Markt genommen wurden, ausschliesslich oder in der klaren Mehrzahl bei Frauen unerwünschte Nebenwirkungen verursachten. Das Geschlecht wirkt sich also auf die Wirksamkeit einer Behandlung aus. Das heisst umgekehrt aber auch: Es gibt einen offensichtlichen Nutzen für Patientinnen und Patienten, wenn ihr Geschlecht bei der Therapie berücksichtigt wird.
Was folgt daraus konkret für die Praxis?
Wir arbeiten in vielen Bereichen der Medizin schon mit personalisierten Therapien, die ganz individuelle Kriterien bei der Therapiewahl einbeziehen. Die erste Frage, wenn eine Therapie geplant wird, müsste aber sein: Patientin oder Patient?
Was hat sich in der Forschung schon geändert? Was ist noch zu tun?
Mit den zunehmenden Berichten über Geschlechterunterschiede in der Medizin kam auch die Erkenntnis auf, dass es bereits in der Forschung wichtig ist, das Geschlecht zu berücksichtigen. Leitlinien wurden seither angepasst, und wissenschaftliche Zeitschriften und Förderinstitutionen haben Regelungen zur geschlechtsspezifischen Forschung implementiert. Trotzdem wird die Bedeutung des Geschlechts immer noch in vielen me dizinischen Studien ignoriert. Frauen sind in Arzneimittelstudien nach wie vor deutlich unterrepräsentiert, und auch in der Grundlagenforschung werden Daten zu über 90 Prozent an männlichen Tieren oder Zellen er hoben. Es gibt also noch viel zu tun, um dem Daten- und Erkenntnisverlust in der weiblichen Population entgegenzuwirken.
Wo stehen wir damit am USZ im klinischen Alltag?
Ich würde gerne sagen: Am USZ ist das alles schon umgesetzt! So weit sind wir noch nicht. Aber ich stelle zunehmendes Interesse der Kolleginnen und Kollegen an den neuen Erkenntnissen fest und daran, diese in ihrer klinischen Tätigkeit umzusetzen. Auch immer mehr Patientinnen fragen nach den Geschlechterunterschieden bei der Manifestation von Krankheiten, da das Thema in den Medien präsent ist. Die Erkenntnis, dass die Patientinnen und Patienten von geschlechtsspezifischer Medizin profitieren, leistet hier sicher Vorschub. Wir müssen aber auch bedenken, dass in der Forschung und in der Klinik ein Paradigmenwechsel stattfindet, der seine Zeit dauert.
Geschlechtsspezifische Medizin müsste doch bald auch Bestandteil des Medizinstudiums sein?
Das wäre ideal. Es gibt bereits die Kommission «Sex and Gender in Medicine» an der Universität Zürich, die zusammen mit den Prorektoren Lehre daran arbeitet. Bis wir so weit sind, fliesst das Thema über die Dozentinnen und Dozenten, die sich innerhalb ihres Fachgebiets damit befassen, in die Vorlesungen ein.
Wie wurde Ihr Interesse an geschlechtsspezifischer Medizin geweckt?
Vor etwa zehn Jahren fiel einem Vorgesetzten von mir bei Echokardiographieuntersuchungen auf, dass die Herzen der älteren Frauen stärker pumpten als die der Männer. Er wollte dem Phänomen nachgehen, und wir haben das dann systematisch untersucht. Seither lässt mich das Thema nicht mehr los.
Die Forschung von Cathérine Gebhard wird von der USZ Foundation unterstützt: usz-foundation.com
