Was ist Tuberkulose?
Die Tuberkulose (kurz Tbc oder Tb) ist eine ansteckende Infektionskrankheit, die durch das Bakterium Mycobacterium tuberculosis verursacht wird.
Am häufigsten befällt Tuberkulose die Lunge (Lungentuberkulose, auch pulmonale Tuberkulose genannt), sie kann jedoch grundsätzlich jedes Organ betreffen – etwa Lymphknoten, Knochen, Nieren oder das zentrale Nervensystem.
Historisch wurde die Krankheit auch als „Schwindsucht“, „weisse Pest“ oder „weisser Tod“ bezeichnet. Diese Begriffe gelten heute als veraltet, sind aber teilweise noch bekannt.
Der Mensch ist das einzige relevante Erregerreservoir für Mycobacterium tuberculosis. Die Übertragung erfolgt fast ausschliesslich über die Luft, etwa beim Husten oder Sprechen einer erkrankten Person. Allerdings führt nicht jede Ansteckung automatisch zu einer Erkrankung – nur 5-10% der Angesteckten entwickeln im Verlauf Ihres Lebens eine aktive Tuberkulose. Verläuft die Behandlung erfolgreich, heilt eine Tuberkulose in vielen Fällen aus, ohne bleibende Folgen zu hinterlassen.
Tuberkulose – Häufigkeit und Alter
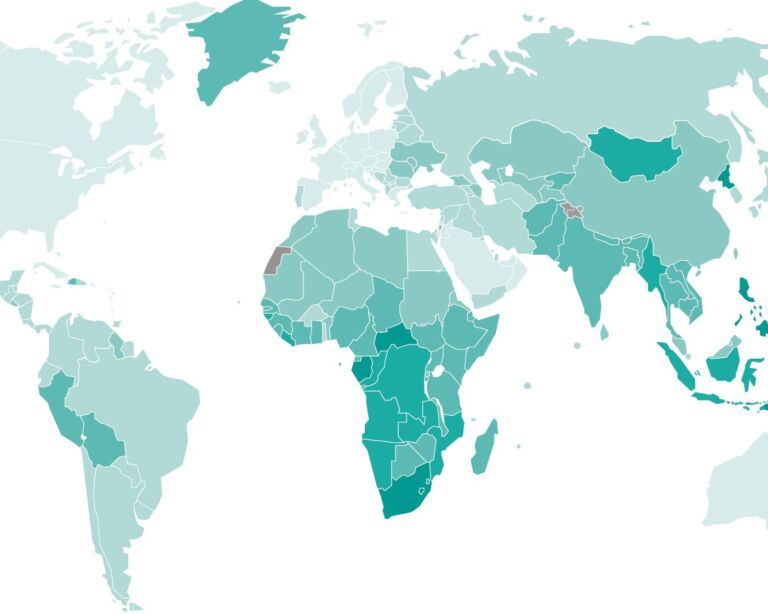
Weltweit kommt es jährlich zu rund zehn Millionen neuen Tuberkulose-Fällen, etwa 1,5 Millionen Menschen sterben an der Krankheit. Die am stärksten betroffenen Länder liegen in der südlichen Hälfte Afrikas und in Asien.
In der Schweiz gab es seit 2010 pro Jahr zwischen 463 und 611 gemeldete Neuerkrankungen (Deutschland: 4317 bis 5915; Österreich: 582 bis 688). Gemäss BAG treten die meisten Tuberkulose-Erkrankungen in der Schweiz bei Menschen auf, die aus Ländern mit weiterhin hoher Verbreitung stammen – vor allem aus Afrika und Asien. Bei einheimischen Betroffenen handelt es sich zur Hälfte um ältere Personen im Rentenalter, die sich bereits in ihrer Kindheit infiziert hatten. Die Zahl der Tbc-Toten beträgt in der Schweiz weniger als zehn pro Jahr.
In Europa sind überwiegend Erwachsene von Tuberkulose betroffen, Männer mehr als Frauen. Dagegen erkranken in Ländern mit hoher Tbc-Rate häufig Kinder. Es gibt sehr viel mehr Infizierte als Kranke. Bei mehr als 90 Prozent aller Menschen, die sich mit Tbc-Bakterien angesteckt haben, kann das körpereigene Immunsystem die Erreger in Schach halten oder so erfolgreich bekämpfen, dass sich keine Krankheitssymptome zeigen.
Wie wird Tuberkulose übertragen?
Die Übertragung von Tuberkulose erfolgt aerogen, über kleinste Bronchial-Sekret Tröpfchen. Diese werden beim Husten oder Sprechen einer Person mit einer Atemwegs-Tuberkulose freigesetzt. Bei der Einatmung können sie bei anderen Personen zu einer Infektion führen.
Sehr viel seltener als eine solche aerogene Infektion ist die Übertragung einer Tuberkulose auf anderen Wegen. So können die Bakterien zum Beispiel in Nahrungsmitteln wie unpasteurisierter Milch oder Fleisch enthalten sein.
Eine Ansteckung mit diesen ohnehin seltenen Formen der Tuberkulose ist äusserst unwahrscheinlich. Eine Übertragung kann allenfalls dann erfolgen, wenn Tbc-Bakterien über eine Wunde oder offene Hautstelle in direkten Kontakt mit einer anderen Person gelangen.
Latente vs. aktive Tuberkulose
Nicht jede Infektion führt zur Erkrankung: etwa 90 Prozent aller Infizierten sind „latent“ infiziert, d.h. die Bakterien sind im Körper vorhanden, verursachen aber keine Symptome und sind nicht ansteckend. Bei etwa 10 % der Infizierten entwickelt sich im Laufe der Zeit eine aktive Tuberkulose, meist innerhalb von zwei Jahren nach der Ansteckung. In dieser Phase treten Symptome auf, und die Erkrankung kann ansteckend sein.
Tuberkulose: Ursachen und Risikofaktoren
Die mit Abstand häufigsten Erreger der Tuberkulose sind stäbchenförmige Bakterien, die auch Tuberkelbazillen genannt werden. Sie stammen aus der Familie der Mykobakterien und gehören meistens der Art Mycobacterium tuberculosis an.
Wenn Tbc-Bakterien in den Organismus gelangen, versucht das Immunsystem, sie mit einer doppelten Strategie zu bekämpfen. Zum einen, indem Abwehrzellen die Erreger einkreisen und mit ihnen eine Kapsel (ein Tuberkulom) bilden. So soll das umliegende Gewebe geschützt werden. Die zweite Strategie: Im Zentrum einer solchen kapselartigen Zellformation (Granulom genannt) nehmen spezialisierte Fresszellen (Makrophagen) Bakterien in sich auf, um sie zu vernichten.
Wenn es der körpereigenen Abwehr gelingt, die Erreger einzukapseln, kann es auch zu einer Verkalkung und Vernarbung des Gewebes kommen. Sie ist oft noch Jahre später auf Röntgenaufnahmen zu erkennen. Gelingt der Abwehr dieser Prozess nicht, kann eine aktive Tuberkulose entstehen. Hat die Tuberkulose Anschluss an die Atemwege, z.B. eine Lungentuberkulose, dann spricht man von einer «offenen Tuberkulose», diese Form der Tuberkulose ist ansteckend. Anders verhält es sich, wenn nicht die Lunge, sondern andere Organe betroffen sind, etwa Nieren, Rippenfell, Knochen oder Gelenke
Vor allem ein geschwächtes Immunsystem schafft es oft nicht, die Bakterien zu besiegen. Ein weiterer Grund, warum die Abwehr der Tbc-Bakterien nicht immer gelingt: Sie sind sehr robust und können lange Zeit passiv in den Makrophagen überleben. So kann eine in Schach gehaltene (latente) Tuberkulose noch Monate oder Jahre später ausbrechen.
Das Risiko einer Tuberkulose-Infektion ist umso grösser, je höher die Zahl der eingeatmeten Bakterien ist. Je mehr dieser Erreger in einem Raum vorhanden sind und je länger eine Person ihnen ausgesetzt ist, umso wahrscheinlicher erfolgt eine Ansteckung.
Personen, die sich seit mindestens zwei Wochen in erfolgreicher Behandlung einer Tuberkulose befinden, gelten in der Regel nicht mehr als ansteckend.
Welche Symptome treten bei Tuberkulose auf?
Die Tbc verursachenden Mykobakterien können zwar jedes Organ befallen, aber in rund 70 Prozent aller in der Schweiz registrierten Fälle ist es die Lunge. Alle Formen der Tuberkulose verlaufen meistens langsam, und die möglichen Symptome sind zu Beginn meist eher schwach ausgeprägt. Zu ihnen gehören:
- Fieber
- allgemeines Unwohlsein
- nächtliches Schwitzen
- Appetitmangel
- Gewichtsverlust
Hinzu kommen oft bei einer Lungentuberkulose:
- Husten
- Auswurf (Schleim)
- Schmerzen im Brustkorb
Wichtiger Hinweis: Bei blutigem Auswurf oder Husten ohne bekannte Ursache, sollte dringend ein Arzt oder eine Ärztin aufgesucht werden.
Die möglichen Symptome einer Organtuberkulose:
- Magen-Darm-Beschwerden (bei Darm-Tbc)
- Knötchen, Verdickungen und andere Hautveränderungen (bei Haut- und Lymphknoten-Tbc)
- Atemnot (bei Lymphknoten-Tbc, deren Schwellungen die Bronchien einengen)
- Übelkeit, Erbrechen, steifer Nacken (bei tuberkulöser Hirnhautentzündung – Meningitis)
Wie lange es dauert, bis nach einer Ansteckung die ersten Anzeichen einer Tuberkulose auftreten, kann sehr unterschiedlich sein.
Ältere Patienten und Patientinnen entwickeln typischerweise weniger Symptome, während Kinder häufig unter länger andauerndem Fieber oder einer verzögerten Entwicklung leiden. Es gibt keine eindeutigen Symptome, die ausschliesslich für eine Tuberkulose sprechen; die gleichen Symptome könnten sich zum Beispiel auch bei neoplastischen Erkrankungen oder autoimmunologischen Erkrankungen zeigen. Eine eindeutige Diagnose der Tuberkulose zu erstellen ist deshalb zunächst schwierig.
Da zu Beginn der Erkrankung die Symptome einer Tuberkulose oft nur schwach ausgeprägt sind und sich nicht von denen anderer Krankheiten (wie der Grippe) unterscheiden, ist die Diagnose Tuberkulose schwierig zu stellen. Zunächst werden wir Sie nach Ihrer persönlichen Krankheitsgeschichte fragen (Anamnese): Seit wann haben Sie welche Symptome? Gibt oder gab es Tbc in Ihrer näheren Umgebung? Auch um möglicherweise vorhandene Risikofaktoren wird es in diesem ersten Gespräch gehen. Dazu gehören: schwere chronische Krankheiten, eine möglicherweise vorhandene HIV-Infektion, die Einnahme von immunsuppressiven Medikamenten (sie schwächen die Wirkung des Immunsystems ab).
Um eine sichere Diagnose stellen zu können, müssen die Tbc-Erreger mit einem Labortest nachgewiesen werden.
Tuberkulose: Diagnose im USZ
Da zu Beginn der Erkrankung die Symptome einer Tuberkulose oft nur schwach ausgeprägt sind und sich nicht von denen anderer Krankheiten (wie beispielsweise der Grippe) unterscheiden, ist die Diagnose Tuberkulose schwierig zu stellen. Zunächst fragen wir nach der persönlichen Krankheitsgeschichte (Anamnese): Seit wann bestehen welche Symptome? Gibt oder gab es Tbc in der näheren Umgebung? Auch um möglicherweise vorhandene Risikofaktoren wird es in diesem ersten Gespräch gehen. Dazu gehören: schwere chronische Krankheiten, eine möglicherweise vorhandene HIV-Infektion, die Einnahme von immunsuppressiven Medikamenten (sie schwächen die Wirkung des Immunsystems ab).
Um eine sichere Diagnose stellen zu können, müssen die Tbc-Erreger mit einem Labortest nachgewiesen werden.
Für die Diagnose zur Verfügung stehende Tests:
- Eine bakteriologische Analyse unter dem Mikroskop (meist von ausgehustetem Sekret) soll feststellen, ob Erreger vorhanden sind. Falls ja, lässt sich häufig bereits über die DNA-Analyse erkennen, ob es sich um Tbc-Bakterien handelt.
- Eine Probe dieser Erreger wird in ein Labor gegeben, wo eine Bakterienkultur angelegt wird (die Erreger werden angezüchtet und vermehren sich). Wenn die gewünschte Menge entstanden ist, kann man feststellen, ob bestimmte Medikamente gegen diese Erreger wirken.
- Beim Tuberkulin-Test werden abgetötete Tbc-Bakterien unter die Haut gespritzt. Wenn sich nach zwei bis drei Tagen eine Hautreaktion (Schwellung, Rötung) zeigt, ist der Test positiv. Er zeigt aber nur an, dass der Körper früher schon einmal Kontakt mit Mykobakterien hatte und jetzt Abwehrzellen gebildet hat – ein Beweis für eine aktuelle Tuberkulose-Erkrankung ist der Tuberkulin-Test nicht.
- Das Testverfahren für erwachsene Patienten und Patientinnen ist häufig ein Interferon-Gamma-Test (Interferon Gamma Release Assays, kurz IGRA). Er funktioniert im Prinzip wie ein Tuberkulin-Hauttest, hat aber den Vorteil, dass sich Reaktionen fast nur bei genau jenen Mykobakterien zeigen, die eine Tuberkulose auslösen (Name der Bakterienart: Mycobacterium tuberculosis). Ob eine aktive Tuberkulose vorliegt, kann aber auch dieser Test nicht anzeigen.
- Eine Röntgenuntersuchung, oft in Verbindung mit einer Computertomografie (CT),kann Tuberkulose-Herde in der Lunge sichtbar machen. Auf Röntgenaufnahmen wird auch deutlich, in welchem Stadium sich die Erkrankung befindet.
Tuberkulose: Vorbeugen, Früherkennung, Prognose
Ein wirksamer Schutz vor einer Tuberkulose-Infektion ist theoretisch nur durch den konsequenten Kontaktverzicht mit an Tuberkulose erkrankten Personen möglich. Das lässt sich im Alltag natürlich nur selten überprüfen und ist nicht praktikabel.
Es gibt auch eine Schutzimpfung gegen Tuberkulose (BCG-Impfung). Der vom Bundesamt für Gesundheit herausgegebene Schweizerische Impfplan empfiehlt diese Impfung aber nur für Neugeborene und Säuglinge, die jünger als 12 Monate sind und ein erhöhtes Risiko für eine Ansteckung haben. Dies sind Säuglinge mit Herkunftsbezug zu Ländern mit hoher Tuberkulose-Belastung. Bei Erwachsenen wirkt die BCG-Impfung nicht.
Verlauf und Prognose der Tuberkulose
Die Inkubationszeit nach der Ansteckung kann Monate bis Jahre betragen. Kurze Inkubationszeiten sind typisch bei Kleinkindern und bei Menschen mit einem geschwächten Immunsystem. Erwachsene erleben die Symptome einer Tuberkulose meistens innerhalb von zwei Jahren. Bei einem kleinen Teil der Infizierten kann die Tbc deutlich später ausbrechen. Im Extremfall sogar erst nach mehr als einem Jahrzehnt.
Wie die Krankheit verläuft, hängt vor allem davon ab, wann sie diagnostiziert und wie sie behandelt wird. Wenn die folgenden drei Voraussetzungen erfüllt sind, stehen die Chancen gut, dass die Tuberkulose ausheilt, ohne bleibende Schäden zu hinterlassen:
- Die Diagnose erfolgt früh.
- Die Therapie beginnt früh.
- Die Therapie dauert ausreichend lange an.
Wenn das Immunsystem einer erkrankten Person geschwächt ist (etwa nach einer HIV-Infektion) oder wenn die Tuberkulose zu lange unerkannt bleibt, ist der Verlauf meistens weniger günstig. Lungen oder andere von Tbc-Bakterien befallene Organe können dann schwer geschädigt werden.
Tuberkulose: wirksame Behandlung
Die Behandlung der Tuberkulose erfolgt in der Regel durch die Gabe von vier verschiedenen Medikamenten. Alle vier sind Antibiotika (in diesem Fall auch Tuberkulostatika genannt). Eine Lungentuberkulose (die weitaus häufigste Form der Tbc) wird meistens zu Beginn mit folgenden Wirkstoffen behandelt:
- Isoniazid
- Rifampicin
- Ethambutol
- Pyrazinamid
Wann ist eine Operation notwendig?
In sehr seltenen Fällen reicht eine medikamentöse Behandlung allein nicht aus. Dann kann ein chirurgischer Eingriff notwendig sein – zum Beispiel:
- wenn Teile der Lunge dauerhaft zerstört sind,
- wenn sich grössere Hohlräume im Lungengewebe (sogenannte Kavernen) gebildet haben, die sich nicht zurückbilden,
- oder wenn Tuberkuloseherde in anderen Organen Komplikationen verursachen.
In solchen Fällen entscheidet ein spezialisiertes Ärzteteam gemeinsam, ob eine Operation sinnvoll ist.
Behandlung der latenten Tuberkulose
Eine latente Tuberkulose verursacht keine Symptome und ist nicht ansteckend. Um das Risiko einer späteren Reaktivierung zu senken – insbesondere bei immungeschwächten Personen oder Personen mit Risikofaktoren – kann eine präventive medikamentöse Behandlung erfolgen. Diese besteht meist aus einer Monotherapie mit Rifampicin über vier Monate oder aus einer Kombinationstherapie über einen kürzeren Zeitraum. Ziel ist es, die im Körper verbleibenden Bakterien vollständig zu eliminieren.
Details zu den Behandlungen
Häufig gestellte Fragen zum Thema Tuberkulose
Ja, Tuberkulose ist auch heute noch weltweit verbreitet. Besonders betroffen sind Regionen in Asien, Afrika und Osteuropa. In Europa und der Schweiz ist die Zahl der Neuerkrankungen vergleichsweise niedrig, aber die Krankheit ist nicht verschwunden. Aufgrund von Globalisierung, Migration und der Zunahme antibiotikaresistenter Erreger bleibt Tuberkulose auch in industrialisierten Ländern ein relevantes Gesundheitsthema.
Ein allgemeines Blutbild kann Hinweise auf eine Entzündungsreaktion im Körper geben, ist jedoch nicht ausreichend für die Diagnose einer Tuberkulose. Erhöhte Entzündungswerte wie C-reaktives Protein (CRP) oder Blutsenkungsgeschwindigkeit (BSG) können auftreten, erlauben aber keine eindeutige Diagnose. Für den Nachweis einer Tuberkulose sind spezifische Untersuchungen wie der mikroskopische Erregernachweis, molekulargenetische Tests oder bildgebende Verfahren notwendig.
In der Schweiz ist nur die aktive Tuberkulose meldepflichtig. Eine latente Tuberkulose – also das Vorhandensein von Tuberkulosebakterien ohne klinische Symptome und ohne Ansteckungsgefahr – unterliegt keiner Meldepflicht. Eine ärztliche Abklärung und gegebenenfalls präventive Behandlung können dennoch angezeigt sein, insbesondere bei erhöhtem Reaktivierungsrisiko.
Tuberkulose ist mit einer standardisierten Kombinationstherapie aus mehreren Antibiotika in den meisten Fällen heilbar. Voraussetzung für eine erfolgreiche Behandlung sind die frühzeitige Diagnose und die konsequente Durchführung der medikamentösen Therapie über mehrere Monate hinweg.
Die Standardbehandlung einer Tuberkulose dauert in der Regel sechs Monate. Sie beginnt mit einer intensiven Phase von zwei Monaten mit vier Medikamenten, gefolgt von einer Erhaltungsphase mit zwei Wirkstoffen über weitere vier Monate. Bei bestimmten Verlaufsformen oder Resistenzen kann die Therapie deutlich länger dauern – teils bis zu 12 Monate oder mehr.
Während einer aktiven und ansteckenden Tuberkulose darf keine Tätigkeit aufgenommen werden, bei der andere Personen gefährdet werden könnten. Eine Wiederaufnahme der Arbeit ist in der Regel möglich, sobald keine Ansteckungsgefahr mehr besteht – meist nach mehreren Wochen erfolgreicher Therapie. Ob und wann dies der Fall ist, entscheidet die behandelnde Fachperson anhand medizinischer Befunde.
Tuberkulose wurde früher unter verschiedenen Bezeichnungen geführt, darunter „Schwindsucht“, „weisse Pest“ oder „weisser Tod“. Diese historischen Begriffe beziehen sich auf den schleichenden Krankheitsverlauf und die hohe Sterblichkeit vor der Einführung wirksamer Therapien.