Bösartige Erkrankungen
Die Mehrzahl unserer Patienten leiden an Tumorerkrankungen. Eine bösartige Tumorerkrankung wird auch „Krebs“ genannt. Bösartige Tumore sind gekennzeichnet durch ein aggressives Wachstum und die Möglichkeit zur Metastasierung. Das Wachstum von Tumoren kann durch Strahlentherapie gestoppt werden und bei vielen Tumoren können alle kranken Zellen durch die Bestrahlung abgetötet werden.
Eine Bestrahlung wirkt im Prinzip auf gesundes und erkranktes Gewebe gleichermassen: Die Zellen werden geschädigt. Gesunde Zellen können den entstandenen Schaden im Vergleich zu kranken aber besser reparieren. Deshalb werden Tumorzellen stärker beeinträchtigt.
Durch Konzentration der Strahlen im erkrankten Gebiet, wird dieses besonders geschädigt und das umliegende gesunde Gewebe bestmöglich geschont.
Gutartige Erkrankungen
Gutartige Tumorerkrankungen sind durch ein langsames, verdrängendes Wachstum gekennzeichnet und werden meistens chirurgisch behandelt. Aber auch hier kann die Strahlentherapie, aufgrund ihrer geringeren Belastung für den Patienten, eine entscheidende Rolle spielen und Ergebnisse erzielen, die denen der Chirurgie oft ebenbürtig sind. Es entscheiden Radioonkologen und Chirurgen gemeinsam, welche Therapie für den Patienten individuell die beste Wahl ist.
Gutartige funktionelle Erkrankungen
Unter funktionellen Krankheitsbildern werden meist hartnäckige, entzündliche Prozesse verstanden. Zu den häufigsten zählen Entzündungen der Sehnen oder Ihrer Ansätze, Sehnenverdickungen, Entzündungen der Gelenke bei zu Grunde liegender Arthrose und andere. Gute Erfolge werden zum Beispiel beim Fersensporn oder Tennisellenbogen erzielt: hier kann bei der Mehrzahl der Patienten eine Schmerzlinderung oder sogar eine vollständige Schmerzfreiheit erzielt werden.
Ablauf
Als Fachrichtung befasst sich die Radio-Onkologie mit der therapeutischen Anwendung von Röntgenstrahlen. Zumeist geschieht die Behandlung in heilender (= kurativer) Absicht bei Krebserkrankungen. Hierbei kann die Bestrahlung allein oder in Kombination mit anderen Therapien durchgeführt werden.
Durch Radiotherapie vor Operationen können Tumore verkleinert und so einfacher entfernt werden. Nach chirurgischen Eingriffen können eventuell noch vorhanden Tumorzellen vernichtet und so eine Neuerkrankung (Rezidiv) verhindert werden.
Strahlenbehandlung kann auch mit Chemotherapie kombiniert werden und die Tumorzellen auf diesem Weg zusätzlich schädigen.
Ablauf der Radio-Onkologischen Behandlung
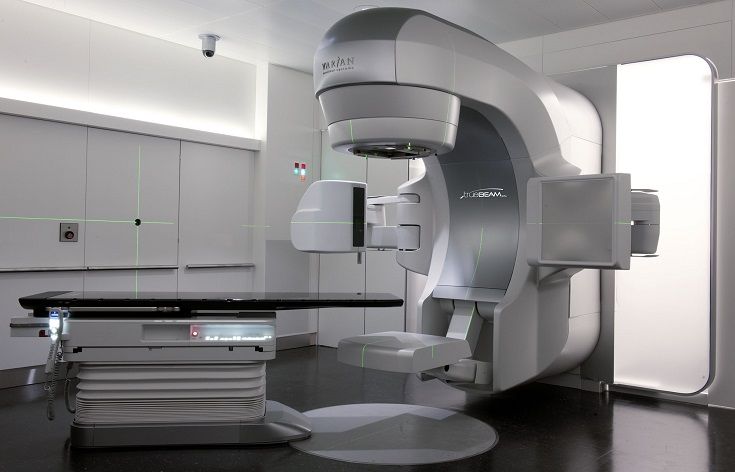
Linearbeschleuniger TrueBeam in der Klinik für Radio-Onkologie, Universitätsspital Zürich
Auch wenn keine Heilung mehr möglich ist, kann eine symptom-lindernde (=palliative) Strahlentherapie grosse Erleichterung bringen. Bestrahlung ist eines der wirksamsten Mittel bei tumorbedingten Schmerzen. Drücken Tumore auf Nerven oder Organe, sind Schmerzen oder Lähmungen häufige Konsequenzen. Wachsen Tumore oder ihre Absiedlungen (=Metastasen) im Gehirn, so kann dies zu Krampfanfällen, Kopfschmerzen oder Ausfällen im Bereich des Denkens führen. Durch Bestrahlung werden die Tumore verkleinert oder vollständig abgetötet, sodass die Schmerzen und andere Symptome verschwinden oder zumindest gelindert werden. Auch Tumorblutungen können durch Bestrahlung gestoppt werden.
Nebenwirkungen der Radiotherapie
Nebenwirkungen der Radiotherapie entstehen wenn auch gesunde Zellen durch die Bestrahlung geschädigt werden oder kranke Zellen absterben und vom Körper abgebaut werden. Um die unerwünschte Wirkung so gering wie möglich zu halten, planen wir die zielgenaue Bestrahlung des kranken Bereiches unter bestmöglicher Schonung des umliegenden gesunden Gewebes.
Während der gesamten Therapie werden Sie regelmässig von Ihrem behandelten Ärzten gesehen und untersucht. Durch die enge Überwachung können wir uns ein Bild von den Erfolgen und den Nebenwirkungen der Therapie machen, um diese optimal zu gestalten. Zögern Sie bitte nicht uns Ihre Beschwerden oder Fragen wissen zu lassen.
Je nachdem wo Sie bestrahlt werden gibt es unterschiedliche Nebenwirkungen.
Allgemeine Nebenwirkungen
Ihre Erkrankung aber auch die Strahlentherapie ist für den Körper anstrengend. Viele Patienten und Patientinnen berichten von verstärkter Müdigkeit und Abgeschlagenheit während der Therapie. Diese bessert sich im Allgemeinen innerhalb weniger Wochen nach Therapieabschluss.
Gesunde & ausgewogene Ernährung sowie körperliche Aktivität auch während der Strahlenbehandlung helfen dazu bei, diese Nebenwirkungen gering zu halten. Daneben können Allgemeinsymptome wie Übelkeit auftreten. Bestrahlungen im Bauchraum oder im Gehirn zeigen hierfür ein erhöhtes Risiko.
Ernährung & Verdauung
Strahlenbehandlungen können gewisse Verdauungsbeschwerden wie Durchfall, Verstopfung und Schluckbeschwerden verursachen. Im Zusammenhang mit Entzündungen des Magen-Darm-Traktes oder als Folge einer Reizung des Brechzentrums im Hirn können auch Symptome wie Übelkeit und Erbrechen auftreten. Die Beschwerden sind in der Regel vorübergehend und gehen nach dem Abschluss der Behandlung zurück. Einige dieser Symptome können durch Medikamente ganz ausgeschaltet oder zumindest gelindert werden, andere durch eine Anpassung oder Umstellung der Ernährung.
Eine möglichst gesunde, ausgewogene Ernährung liefert dem Körper lebenswichtige Nährstoffe und stärkt den durch die Krankheit und die Bestrahlungen belasteten Organismus. Schmackhafte, appetitlich angerichtete Mahlzeiten steigern die Lust am Essen. Um den Magen-Darm-Trakt möglichst zu entlasten, sollten Sie öfters kleine Mahlzeiten zu sich nehmen (alle zwei bis drei Stunden), die Speisen gut durchkauen und soviel wie möglich trinken.
Es ist vernünftig, den Alkohol- und vor allem den Nikotinkonsum so weit wie möglich zu drosseln oder darauf ganz zu verzichten. Alkohol reizt die Schleimhäute und kann Nebenwirkungen verstärken; Nikotin schädigt die Schleimhäute und senkt die Heilungschancen. Auch Medikamente können die Magenschleimhaut reizen. Sie sollten immer mit genügend Flüssigkeit und – falls nicht anders verschrieben – nicht auf nüchternen Magen eingenommen werden. Manchmal kommt es zu Veränderungen der Geschmacksempfindung, zu Appetitlosigkeit und Gewichtsabnahme. Zu indirekten Bestrahlungsfolgen können in seltenen Fällen auch Heisshungerattacken und Gewichtszunahme gehören. Bei starkem Gewichtsverlust kann es sinnvoll sein, die Ernährung mit zusätzlichen Kohlenhydraten, Vitaminen und Proteinen (Eiweisse) zu ergänzen. Ihr Ernährungsberater oder Ihre Ernährungsberaterin kann Ihnen konzentrierte Fertigprodukte empfehlen, die alle wichtigen Nährstoffe als Trinklösung enthalten und in verschiedenen Geschmacksrichtungen erhältlich sind.
Reicht die normale Ernährung nicht aus oder ist sie auf oralem Weg (durch den Mund) nicht möglich, kann künstliche Ernährung Abhilfe schaffen. Magen- oder Darmsonden (enterale Ernährung) sind heute weniger unangenehm als früher und können auch zu Hause angewendet werden. Von sogenannten Krebsdiäten raten wir Ihnen ab. Sie sind nicht nur unwirksam, einseitig und eintönig, sondern schwächen zusätzlich den Organismus. Nach Abschluss der Strahlentherapie dauert die Wirkung der Behandlung noch an. Sie sollten sich deshalb noch etwa zwei bis drei Wochen an die Ernährungsempfehlungen halten und erst dann langsam zu Ihrer gewohnten Ernährung übergehen. Bitte wenden Sie sich bei allen Fragen und Problemen rund um die Ernährung an Ihre Ärztin, Ihren Arzt oder die Ernährungsberaterin, den Ernährungsberater Ihres Spitals. Sie werden auf Ihre Fragen eingehen und einen auf Ihre persönlichen Bedürfnisse und Vorlieben zugeschnittenen Ernährungsplan erstellen. In der Krebsliga-Broschüre «Ernährungsprobleme bei Krebs» finden Sie weitere Tipps und Anregungen.
Haut & Haare
Heutzutage werden Haut und Haare besser vor der Bestrahlung geschont als in der Vergangenheit. Dennoch können im Bestrahlungsfeld örtlich begrenzte, leichte, sonnenbrandähnliche Hautreaktionen auftreten. Diese können abgemildert werden indem Sie folgende Punkte in den bestrahlten Bereichen beachten:
Jede zusätzliche Hautreizung vermeiden (intensive Sonne, Wärmflaschen, Eisbeutel, eng anliegende Kleidung, Kosmetika, usw.)
- Die Haut möglichst häufig unbedeckt lassen (aber vor direkter und intensiver Sonne schützen)
- Nicht Kratzen bei Juckreiz
- Waschen mit klarem Wasser ohne Seife, kein Abwaschen der Markierungen
- lauwarme Dusche dem Vollbad vorziehen
- Trocknen der Haut mit einem weichen Tuch oder kaltem Föhn, besser Tupfen statt frottieren
- Elektrische Rasuren reizen die Haut weniger als Nassrasuren
- Kleider aus Baumwolle/Seide sind hautfreundlicher als solche aus synthetischen Stoffen
Sollte es zum Haarverlust im bestrahlten Gebiet kommen, fangen diese meist 2-3 Wochen nach Abschluss der Therapie wieder an zu wachsen. Der Haarverlust kann mit Kopftüchern, Hüten oder Perücken kaschiert werden.
Tumorinduktion
Durch Strahlen wird auch das Erbgut gesunder Zellen geschädigt. Diese können sich in der Regel selber reparieren oder sterben ab. In sehr seltenen Fällen kann durch die Strahlentherapie im Abstand von frühestens 10 – 20 Jahren nach Bestrahlung ein Tumor im Bestrahlungsfeld entstehen. Die Häufigkeit einer solchen Tumorinduktion hängt stark vom Alter der Patientinnen und Patienten bei der Bestrahlung sowie der bestrahlten Region ab. Ihr behandelnder Arzt oder Ihre behandelnde Ärztin wird Sie über Ihr individuelles Risiko aufklären. Bei allen Bestrahlungsbehandlungen ist aber der mögliche Behandlungserfolg als wichtiger zu erachten als die meist seltene Nebenwirkung der Tumorinduktion.
Unterleib
Wird der Unterleib bestrahlt, kann es zu vorübergehenden Reizungen der Harnwege und Schmerzen beim Wasserlösen kommen. Möglich sind auch Reizungen am Mastdarm, Dickdarm und (seltener) Dünndarm. Weil bei Krebserkrankungen im Beckenbereich häufig Strahlentherapie und Chemotherapie gemeinsam angewendet werden, kann es zu Blähungen, Krämpfen und Durchfall kommen. Bitte konsultieren Sie schon bei den ersten Symptomen Ihren Arzt oder Ihre Ärztin.
Bei bestimmten Krebsarten angewendete Bestrahlungen können zum Ausbleiben der Menstruation führen. Bestrahlungen können ebenfalls die Sexualität beeinträchtigen. Entzündete Schleimhäute verursachen Schmerzen beim Geschlechtsverkehr. Auch Unlustgefühle sind während der Strahlentherapie bei Frauen und Männern nichts Aussergewöhnliches. Ob und in welchem Ausmass sie auftreten, ist von Mensch zu Mensch sehr verschieden und kann nicht vorausgesagt werden. Lassen Sie sich Zeit – keine Lust zu haben, ist ganz normal. Wichtig ist zu wissen: Krebs ist keine ansteckende Krankheit, die beim Geschlechtsverkehr übertragen werden kann. Allerdings kann es zu physischen Einschränkungen und psychisch bedingten Störungen kommen. Das Verständnis und die Sensibilität der Partnerin oder des Partners sowie das gemeinsame Gespräch sind nun ganz besonders wichtig. Falls Ihre Familienplanung noch nicht abgeschlossen ist, sollten Sie darüber unbedingt vor Beginn der Strahlentherapie mit Ihrer Ärztin oder Ihrem Arzt sprechen.
Technik & Strahlenarten der Radio-Onkologie
Es gibt verschiedene Strahlenarten, die in der Radio-Onkologie ihren Einsatz finden. Die Strahlung kann beim Zerfall radioaktiver Elemente entstehen. Für medizinische Zwecke wird sie allerdings über Teilchenbeschleuniger erzeugt.
Photonen
Die am häufigsten eingesetzte Strahlung ist hochenergetische, elektromagnetische Strahlung. Sie kann beim Zerfall von radioaktiven Elementen auftreten oder mittels eines Elektronenbeschleunigers erzeugt werden. Dann wird sie auch als ultraharte Röntgenbremsstrahlung bezeichnet.
Elektronen (Betastrahlung)
Die Elektronenstrahlung, welche nicht weit ins Gewebe eindringt, kann daher besonders gut bei oberflächlichen Tumoren verwendet werden.
Die Wahl der Strahlenart, der Energie der Strahlung und der angewendeten Technik hängt von Art, Lage und Ausdehnung des Tumors ab. Neben unterschiedlichen Strahlenarten gibt es unterschiedliche Techniken diese einzusetzen. Übergeordnet lassen sich perkutane Strahlentherapie (von aussen, durch die Haut) und Brachytherapie (griech. brachys = kurz) unterscheiden.
Perkutane Bestrahlung
Die perkutane Bestrahlung ist die häufigste Radiotherapie-Technik. Dabei wird der im Körper liegende Tumor von aussen durch Strahlung punktgenau anvisiert. Die Strahlung wird von einem Linearbeschleuniger künstlich erzeugt. Der Linearbeschleuniger besitzt keine radioaktive Quelle. Das heisst, dass er keine Strahlung abgibt, wenn er nicht eingeschaltet ist. Die Strahlung wird erzeugt, indem Elektronen in einem Beschleunigungsrohr auf die gewünschte Energie beschleunigt werden.
Wird mit Photonen bestrahlt, so werden die Elektronen auf eine Metallplatte (Target) gelenkt, wo in einer physikalischen Reaktion Photonen erzeugt werden. Die Strahlung (Photonen oder Elektronen) wird dann auf den Tumor der Patientin oder des Patienten gelenkt und appliziert.
Unsere Linearbeschleuniger erzeugen Photonen der Energien 6 und 18 MV sowie Elektronen der Energien 6, 9, 12, 16 und 20 MeV. Photonen und Elektronen haben verschiedene Strahlcharakeristiken und werden je nach Lage des Tumors eingesetzt. Die Bestrahlung unterliegt höchsten Sicherheitsanforderungen, daher werden unsere Linearbeschleuniger täglich geprüft. Zusätzlich gewährleisten eine ganze Reihe von Sicherheitsschwellen (Interlocks), dass die Bestrahlung der Patientin oder des Patienten korrekt abläuft. Um die Sicherheit der Patientinnen, der Patienten und des Personals zu gewährleisten, müssen Ausfallzeiten für Service, Reparaturen und grössere Kontrollen in Kauf genommen werden.
IMRT & VMAT
IMRT steht für “Intensity Modulated Radiotherapy”. Bei der normalen perkutanen Therapie werden die Strahlfelder durch die Blenden, die Multi Leaf Collimatoren (MLC), begrenzt. Die Strahlung ist innerhalb dieser Begrenzungen homogen. Der menschliche Körper ist aber nicht homogen. Er besteht aus Körperteilen unterschiedlicher Dichte (z.B. Knochen und Lunge), die mehr oder weniger Dosis absorbieren. Ferner ist die Eintrittsfläche der Strahlung nicht immer flach, so dass die Eindringtiefe für die Strahlung innerhalb eines Bestrahlungsfeldes unterschiedlich sein kann. Das heisst also, dass man an definierten Teilen eines Feldes mehr oder weniger Strahlung abgeben will, um im Zielvolumen eine homogene Dosisverteilung zu erhalten. Genau dies ist mit IMRT möglich. Vereinfacht gesagt wird das Bestrahlungsfeld aufgeteilt in kleine Segmente. Das Planungssytem errechnet, wie viele Monitoreinheiten im jeweiligen Segment abgegeben werden müssen, um die vorgeschriebene Dosis im Zielvolumen zu erhalten.
Klassischer Weise wurden früher Strahlenfelder aus 5-7 unterschiedlichen Richtungen appliziert. Heutzutage kann man während der Bewegung des Bestrahlungsgerätes so zusagen aus allen Richtungen unterschiedliche stark bestrahlen. Diese bei uns standardmässige Technik namens VMAT (Volumen Intensitätsmodulierte Arc Therapie) oder auch Rapid Arc verkürzt die Behandlungszeit und ermöglicht eine bessere Dosisverteilung.
Stereotaxie
Mit dem Stereotaxiezentrum können wir auf eine grosse Expertise mit reichhaltigen Erfahrungen in diesem Bereich bauen. Stereotaktische Radiotherapie ist die extrem zielgenaue Bestrahlung kleiner Volumina mit hohen Dosen in einer (Radiochirurgie) oder nur wenigen Sitzungen (fraktionierte stereotaktische Bestrahlung).
Bei einer kleinvolumigen Bestrahlung mit kleinem Sicherheitsabstand um das Zielvolumen ist die präzise Patientinnen- und Patientenlagerung Voraussetzung. Dies ermöglicht die genaueste Abgabe der Dosis im Zielvolumen unter gleichzeitiger, bestmöglicher Schonung des umliegenden Gewebes.
Protonentherapie
Bei der Behandlung mit schnellen Protonenteilchen lässt sich das Gewebe um den Tumor bei bestimmten Tumorarten noch besser schonen als mittels modernster Photonentherapie. Bei manchen, jedoch nicht bei allen Patientinnen und Patienten, kann die Protonentherapie daher ein Vorteil im Vergleich zu einer herkömmlichen Bestrahlung mit hochenergetischer Röntgenstrahlung sein. Prädestiniert sind hierfür kindliche Hirntumoren, Tumoren am Auge sowie seltene Tumoren der Schädelbasis oder der Wirbelsäule. Um unseren Patientinnen und Patienten die Möglichkeit einer solch hochmodernen Therapie zu ermöglichen, stehen wir in enger Zusammenarbeit mit dem Paul Scherrer Institut (PSI).
Das PSI ist seit vielen Jahren weltweit führend in der technischen wie auch klinischen Erforschung und Anwendung der Protonentherapie.
Durch die enge Verzahnung zwischen der Klinik für Radio-Onkologie des USZ und dem PSI haben unsere Patientinnen und Patienten einen schnellen und direkten Zugang zu dieser modernen Form der Strahlentherapie.
Ganzkörperbestrahlung
Es handelt sich hierbei um eine Bestrahlungsmethode vor einer Knochenmarktransplantation. Wie der Name schon verrät, wird bei der Ganzkörperbestrahlung der ganze Körper bestrahlt.
Diese Form der Bestrahlung wird insbesondere bei bösartigen Erkrankungen des Blutes und der Lymphdrüsen angewendet, dann immer in der Kombination mit einer intensiven Chemotherapie.
Brachytherapie
Bei der Brachytherapie wird eine radioaktive Quelle direkt in einen Tumor oder in dessen Nähe gebracht. Durch die unmittelbare Nähe zum Tumor kann das Abstandsquadratgesetz und/oder die kurze Reichweite der Strahlung ausgenutzt werden. Das dahinter liegende, gesunde Gewebe wird dabei weitgehend geschont. Für die Behandlung verwenden wir Gamma-Strahlen kommend von einer Iridium-192 Quelle.
Die häufigste Form der Brachytherapie ist die intrakavitäre und interstitielle Therapie. Hierbei wird die Strahlenquelle in natürlich vorhandene Körperöffnungen oder über Hohlnadeln in Weichteilgewebe gebracht, um die dort lokalisierten Tumore zu bestrahlen. Wir benutzen ein High Dose Rate Afterloading Gerät, bei dem die radioaktive Quelle in einem abgeschirmten Behälter gelagert ist. Nachdem die Applikation gelegt, die Positionsgenauigkeit gewährleistet, die Bestrahlung geplant bzw. die Verweildauer der radioaktiven Quelle berechnet wurde, wird die radioaktive Quelle computergesteuert in Bestrahlungsposition gebracht. Die Afterloading Technik ermöglicht eine grösst mögliche Schonung der Patientin, des Patienten und des Personals. Mehr Informationen zur Brachytherapie finden Sie hier.
Strahlentherapie 4D-CT
Damit die Bestrahlung so präzise wie nur möglich abläuft, verwenden wir neben speziellen Lagerungssystemen auch modernste Technologien zur Therapieplanung, wie z.B. das 4D-CT. In einem 4D-CT erkennt man nicht nur die Lage der Knochen und inneren Organe, sondern zusätzlich auch deren Bewegung. Es beinhalte neben der dreidimensionalen räumlichen Auflösung (3D) eben auch eine zeitliche Komponente. Auf diese Weise kann während der Bestrahlung auch Rücksicht auf unvermeidliche Bewegungen während der Bestrahlung, wie z.B. die Atmung genommen werden. Im unten gezeigten 4D-CT ist beispielhaft die Bewegung eines Tumors in der Lunge zu sehen.
Ausstattung und Technik
