Die ovarielle Stimulation, die Eizellgewinnung, die Embryokultivierung, der Embryotransfer und die Kryokonservierung nicht sofort transferierter befruchteter Eizellen bzw. Embryonen sind bei einer In-Vitro-Fertilisation (IVF) und einer ICSI gleich.
Lediglich die Befruchtung der Eizelle unterscheidet sich wie folgt von einer IVF: Im Unterschied zur IVF, wo eine Gruppe von Spermien die Eizelle direkt befruchtet (siehe Abbildung links), geben wir bei der ICSI ein einzelnes Spermium mit einer sehr feinen Glaspipette direkt in die Eizelle (siehe Abbildung rechts).
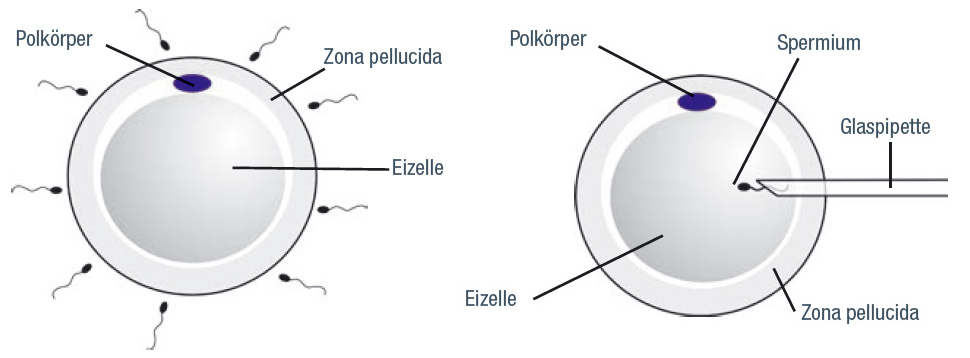
Links: IVF, rechts: ICSI
An unserem Zentrum können wir – überdurchschnittlich hoch – sieben von 10 Paaren den Wunsch nach einem Baby erfüllen. Allerdings können hierfür mehrere Behandlungszyklen erforderlich sein. Gerne informieren wir Sie im Rahmen eines Beratungsgespräches über Ihre individuellen Erfolgsaussichten.
Eine ICSI-Behandlung ist sehr gut planbar, so dass Sie die Termine bereits im Vorfeld mit Ihren Verpflichtungen abstimmen können. Die intensivere Phase umfasst ca. 2-2 1/2 Wochen.
Einen Überblick zum Ablauf einer ICSI-Behandlung finden Sie in unserem Merkblatt.
Die grundsätzlichen Voraussetzungen für eine Kinderwunschbehandlung finden Sie in den FAQ des Kinderwunschzentrums.
Schritt 1: Ovarielle Stimulation
Bei der Vorbereitung der Stimulationsbehandlung stellen wir über eine Ultraschallkontrolle sicher, dass die Voraussetzungen für eine erfolgreiche Behandlung gegeben sind. Oftmals haben Sie zu diesem Zeitpunkt bereits mit der – bis auf eine eventuelle Müdigkeit und Reizbarkeit – gut verträglichen zwei- bis dreiwöchigen hormonellen Vorbehandlung begonnen. Die Vorbehandlung dient der Optimierung des nachfolgenden Reifungsprozess der Eizellen.
Zur Stimulation der Eierstöcke verwenden wir Botenstoffe an die Eierstöcke. Östrogen wird von den reifenden Eibläschen selbst produziert. Die ovarielle Stimulation erfolgt in Form von täglichen Injektionen, die Sie oder Ihr Partner problemlos selbst durchführen können. Selbstverständlich instruieren wir Sie, wie Sie sich diese Injektionen verabreichen können.
Um zu verhindern, dass es zu einem vorzeitigen Eisprung kommt, verabreichen Sie sich zusätzlich zum Stimulationspräparat einen so genannten GnRH-Agonisten (z.B. Decapeptyl®) oder GnRH-Antagonisten (z.B. Orgalutran®).
Die Dosierung der Medikamente bestimmen die im Blut gemessenen Östrogenwerte. Mit Ultraschalluntersuchungen zu definierten Zeitpunkten der Stimulationsprozesses kontrollieren wir das Wachstum der reifenden Eibläschen. So finden wir den günstigsten Zeitpunkt zur Gewinnung einer optimalen Zahl reifer, befruchtungsfähiger Eizellen.
Sobald die Hormon- und Ultraschallbefunde die nötigen Werte erreicht haben (meist zwischen dem 9. und 13. Stimulationstag), lösen wir die abschliessende Eizellreifung und den Eisprung durch eine weitere Injektion (HCG Ovitrelle oder GnRH-Agonisten Decapeptyl®) als letzten Schritt zur Vorbereitung der Eizellentnahme aus.
Bei jedem Besuch bei uns besprechen wir jeweils den nächsten Schritt, sodass Sie zu jedem Zeitpunkt gut informiert sind und wir uns gemeinsam Ihrem Ziel nähern.
Schritt 2: Gewinnung der Eizellen
Zwei Tage nach der letzten Injektion führen wir kurz vor dem Eisprung die Punktion der Eibläschen (Follikelpunktion) durch, uns können so die reifen und damit befruchtungsfähigen Eizellen gewinnen.
Die Follikelpunktion erfolgt ambulant und unter Ultraschallsicht. Über eine feine Hohlnadel werden die Eizellen mit der Follikelflüssigkeit durch die Scheide aus den Eierstöcken abgesaugt. Der kurze Eingriff in unserem Eingriffsraum dauert 10 – 15 Minuten und erfolgt je nach Wunsch und medizinischen Voraussetzungen entweder in einer kurzen Narkose oder wach mit einem Schmerz- sowie einem Entspannungsmedikament. Ein bis zwei Stunden nach dem Eingriff können Sie das Spital nach einem kurzen Informationsgespräch wieder verlassen, dürfen jedoch an diesem Tag kein Motorfahrzeug lenken.
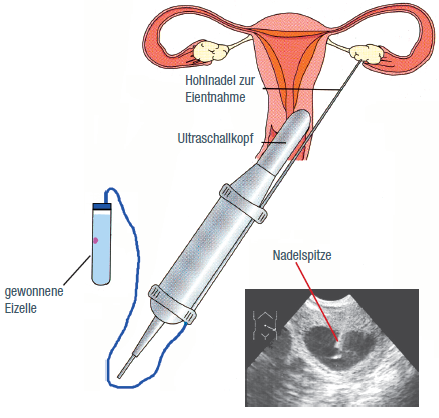
Schritt 3: Insemination der Eizellen
Noch während der Eizellenentnahme untersucht die Embryologin im Labor direkt neben dem Eingriffsraum, ob in der abgesaugten Follikelflüssigkeit Eizellen vorhanden sind. Alle Eizellen werden in ein spezielles Kulturmedium gegeben und ruhen bis zur Befruchtung unter idealen Bedingungen für eine weitere Entwicklung zu Embryonen.
Das nach der Eizellentnahme gewonnene Ejakulat wird im Labor vorbereitet (Spermaaufbereitung). Das Spermium, das wir für die ICSI benötigen, stammt üblicherweise aus dem Samenerguss. Finden wir darin keine Spermien, kann ein spezialisierter Urologe mithilfe eines kleinen operativen Eingriffs ein kleines Gewebestück aus dem Hoden entnehmen. Sehr oft können wir daraus Spermien gewinnen (Testikuläre Spermienextraktion, TESE), die wir anschliessend für die ICSI nutzen.
Die Eizellen werden wie oben beschrieben inseminiert.
Schritt 4: Embryokultivierung
Anschliessend werden die Eizellen in einem Brutschrank unter Bedingungen, die der Natur sehr nahekommen, zwei bis fünf Tage kultiviert. Die Befruchtung sollte innerhalb von 16 – 18 Stunden nach der Insemination erfolgt sein. Nach 40 – 64 Stunden sollten die Embryonen 2 bzw. 3 Zellteilungen zeigen, d.h. zwei bis acht Zellen aufweisen. Sie sind ab diesem Zeitpunkt bereit für einen Transfer in die Gebärmutterhöhle.
Insbesondere bei einer grossen Zahl reifer Eizellen und zwingend wenn eine Präimplatationsdiagnostik (PID) geplant ist, kultivieren wir die Embryonen bis zum 5. bzw. 6. Entwicklungstag d.h. bis zu einer Blastozyste. Die Blastozyste ist von der Gösse ähnlich wie in den vergangenen Entwicklungstagen, besteht zu diesem Zeitpunkt jedoch bereits aus ca. 100 Zellen.
Bei einer Entwicklung zum Blastocystenstadium wird die Kultur oftmals in einem sogenannten “time lapse” durchgeführt, d.h. die Entwicklung wird über eine Kamera überwacht, ohne die Kulturbedingungen zu stören.
Schritt 5: Embryotransfer (ET)
Bei einem Embryotransfer im Tag 2 bzw. Tag 3 Entwicklungsstadium übertragen wir je nach dem Alter der werdenden Mutter und ihrem Wunsch ein oder zwei Embryonen. Wird eine Blastozyste transferiert, so wird unabhängig von Alter der Frau stets eine Blastozyste transferiert. In einer winzigen Menge Kulturmedium bringen wir die Embryonen/Blastozysten mit einem feinen, flexiblen Katheter in die Gebärmutter. Bei der Planung Ihrer Behandlung führen wir bereits einen Probetransfer durch, sodass Sie mit diesem, in der Regel schmerzfreien, Schritt schon vertraut sind. Eine Narkose ist nur in Ausnahmefällen erforderlich.
Je nach klinischer Situation, z.B. einem erhöhten Risiko für ein Überstimulationssyndrom, welches z.B. bei einem polyzystischen Ovarsyndrom (PCOS) vorliegt, wird eventuell nicht direkt nach der Eizellentnahme sondern erst in einem späteren Zyklus ein Embryotransfer durchgeführt.
Gelbkörper-Phase
Ab dem Tag der Eizellentnahme erhalten Sie das natürliche Gelbkörperhormon Progesteron. So wird die Gebärmutterschleimhaut optimal auf eine Schwangerschaft vorbereitet. Sie wenden Progesteron mindestens bis zum Schwangerschaftstest, bei einer Schwangerschaft bis zur 10. Schwangerschaftswoche an.
Schwangerschaftstest
Ca. 12-14 Tage nach dem Embryotransfer stellen Sie sich zu einem Schwangerschaftstest im Blut bei uns vor. Dieser gibt uns nicht nur die Information, ob Sie schwanger sind, sondern auch erste Hinweise, ob mit der Schwangerschaft alles in Ordnung ist. Ist dieser Test positiv, so führen wir ca. 10 Tage später eine erste Schwangerschafts-Ultraschallkontrolle durch.
Schritt 6: Kryokonservierung von Embryonen und Blastozysten
Entstehen im Rahmen der Stimulationsbehandlung mehrere befruchtete Eizellen, Embryonen oder Blastozysten, übertragen wir direkt im Anschluss maximal zwei Embryonen bzw. eine Blastozyste. Die verbleibenden Embryonen und Blastozysten können wir einfrieren und gemäss Schweizer Fortpflanzungsmedizingesetz während bis zu zehn Jahren für Sie aufbewahren. Ob und wie viele befruchtete Eizellen, Embryonen oder Blastozysten eingefroren werden können, ist individuell sehr unterschiedlich.
Eingefrorene Embryonen oder Blastozysten können wir in späteren Zyklen auftauen und in Ihre Gebärmutter übertragen. Mit den heutigen Techniken sind fast alle eingefrorenen Embryonen und Blastocysten auch nach dem Auftauen intakt und ermöglichen insbesondere an unserem Zentrum vergleichbar hohe Schwangerschaftschancen wie nach einem Transfer im Anschluss an die Stimulationsbehandlung.
Grundsätzlich gibt es verschiedene Zeitpunkte, wo ein Einfrieren besonders günstig ist. Hierzu zählt zum Einen ein Einfrieren direkt nach der Befruchtung und zum anderen ein Einfrieren im Blastocystenstadium.
Über die natürlichen Eierstockhormone Estradiol und Progesteron wird die Gebärmutterschleimhaut optimal auf die Übertragung der Embryonen und Blastozysten vorbereitet. Den richtigen Transferzeitpunkt ermitteln wir durch eine Ultraschalluntersuchung.
Die Kryokonservierung von Embryonen und Blastozysten erfolgt nur im Einverständnis mit Ihnen. Die genauen Bedingungen werden in einer separaten Vereinbarung festgehalten.

Sicherheit
Unsere Kryotanks sind mit modernsten Sicherheitssystem ausgerüstet und rund um die Uhr steht ein kompetentes Team sofort für eventuelle Notfälle zur Verfügung. So sind Ihre wertvollen Embryonen und Blastozysten jederzeit bestens geschützt. Die Einbindung in ein bewährtes, langjärig bestehendes und solides Unternehmen wie das USZ stellt sicher, dass Ihnen Ihre Embryonen und Blastozysten wirklich zur Verfügung stehen, wenn Sie sie brauchen.
Organisation und Kosten
Gerne informieren wir Sie im Rahmen von einem persönlichen Gespräch über die Möglichkeiten und Chancen zur Unterstützung Ihres Kinderwunsches. Bitte lassen Sie sich über Ihre Frauenärztin zuweisen. Ergebnisse zu eventuellen Vorabklärungen erleichtern uns eine speziell auf Sie abgestimmte Beratung.
Die Kosten zu Vorabklärungen zu einer Kinderwunschbehandlung werden von den Krankenkassen übernommen.
Bei der ICSI sind die Behandlungskosten ab Beginn der Hormonbehandlung von Ihnen selbst zu tragen. Pro Behandlungszyklus müssen Sie in unserem Zentrum je nach Aufwand mit CHF 5’000 bis CHF 7’000 rechnen. Ein Behandlungszyklus umfasst dabei die Durchführung und Überwachung der Hormontherapie (Stimulation), die Gewinnung der Eizellen (Punktion), die Befruchtung und Kultivierung von Eizellen und Embryonen (Labor) sowie die Übertragung der Embryonen in die Gebärmutter (Transfer). Hinzu kommen allfällige Kosten für das Einfrieren (Kryokonservierung) und Aufbewahren der nicht direkt transferierten befruchteten Eizellen/Embryonen von CHF 700 und die jährliche Aufbewahrungsgebühr von CHF 400.
Für die Reifung der Eizellen (Stimulation) benötigen wir Hormone. Die zusätzlichen Kosten dafür betragen je nach Produkt und benötigter Hormonmenge CHF 1’000 bis CHF 2’000.




