Medikamente bei Colitis ulcerosa
Medikamente, welche die Entzündungen dämpfen und eindämmen, sind ein wichtiger Pfeiler in der Behandlung der Colitis ulcerosa. Folgende entzündungshemmende Medikamente kommen bei einem akuten Schub beispielsweise zum Einsatz:
- Aminosalicylate: Wirkstoffe aus dieser Gruppe greifen direkt in das Entzündungsgeschehen ein. Ärztinnen und Ärzte setzen vor allem den Wirkstoff Mesalazin ein. Das Medikament eignet sich auch zur längerfristigen Behandlung. Mesalazin beugt neuen Schüben vor oder verringert deren Häufigkeit. Die Arzneien gibt es in verschiedenen Darreichungsformen: als Tabletten, Zäpfchen oder Schaum und Einlauf für den Enddarm, falls sich die Entzündungen dort befinden. Mögliche Nebenwirkungen sind Kopfschmerzen, Durchfall, Haarverlust oder Hautreizungen.
- Probiotika: Diese enthalten gesundheitsfördernde Bakterien und können eine Alternative zu Mesalazin sein – etwa, wenn Sie den Wirkstoff nicht vertragen. Die Bakterien können einem weiteren Schub vorbeugen. Empfohlen sind Probiotika, die E. coli Bakterien vom Stamm Nissle 1917 enthalten.
- Kortikosteroide („Kortison“): Sie gehören zu den Immunsuppressiva, die das Immunsystem unterdrücken. Ärztinnen und Ärzte setzen sie beim akuten Schub ein, wenn Aminosalicylate wie Mesalazin keinen ausreichenden Erfolg gezeigt haben. Zur dauerhaften Therapie eignen sich kortisonhaltige Arzneien bei Colitis ulcerosa jedoch wegen der Nebenwirkungen nicht. Ein häufig eingesetzter Wirkstoff ist Prednisolon in Form von Tabletten. In höheren Dosierungen lässt sich Kortison auch als Infusion verabreichen. Der Wirkstoff Budenosid hilft, wenn die Entzündung auf den Enddarm begrenzt ist. Das Medikament gibt es als Einlauf, Schaum oder Zäpfchen – es wirkt direkt am Ort der Entzündung.
- Andere Immunsuppressiva: Sie kommen zum Einsatz, wenn Mesalazin und Kortison keine ausreichende Wirkung entfacht haben. Beispiele für alternativ oder ergänzend eingesetzte Wirkstoffe sind Azathioprin und 6-Mercaptopurin. Diese Immunsuppressiva eignen sich zur Behandlung eines akuten Schubs, aber auch zur langfristigen Therapie. Sie helfen, einen Schub zeitlich möglichst lange hinauszuschieben. Bis die Medikamente wirken, dauert es jedoch einige Monate. Sie müssen also ein wenig Geduld mitbringen. Mögliche Nebenwirkungen: Kopfschmerzen, Schwindel, Leber- und Bauchspeicheldrüsenentzündung. Bei sehr schweren Schüben sind die Wirkstoffe Ciclosporin, Methotrexat und Tacrolimus manchmal eine Möglichkeit. Bis sie Wirkung zeigen, dauert es ebenfalls einige Monate.
- Antikörper (Biologika, engl. Biologicals): Diese Medikamente greifen in den Entzündungsstoffwechsel ein und beeinflussen das Immunsystem. Wirkstoffe zur Behandlung der Colitis ulcerosa sind beispielsweise Vedolizumab, Infliximab, Adalimumab oder Golimumab. Die Medikamente gibt es als Injektion oder Infusion.
Folgendes ist zu beachten: Medikamente, die das Immunsystem beeinflussen, erhöhen die Infektanfälligkeit. Bakterien, Viren oder Pilze haben so leichteres Spiel. Vor allem für Senioren oder bei anderen Grunderkrankungen kann diese verstärkte Anfälligkeit für Infektionen ein Problem sein. Besprechen Sie die Vorteile und Risiken aller Medikamente immer ausführlich mit Ihrer behandelnden Ärztin oder Ihrem behandelnden Arzt.
Operation bei Colitis ulcerosa
Mit einer Operation kann die Colitis ulcerosa geheilt werden. Das Standardverfahren besteht aus der gesamten Entfernung des Dickdarmes und Enddarmes, die sogenannte totale Koloproktektomie. Gleichzeitig wird mit einer Dünndarmschlinge ein neues Reservoir für den Stuhl geschaffen und dieses mit dem Anus verbunden, die sogenannte Ileo-Pouch Anale Anastomose (oder IPAA). Im Anschluss daran wird zum Schutz des neu angelegen Reservoirs ein künstlicher Darmausgang angelegt, der für 8 bis 12 Wochen beibehalten werden muss. Nach der Heilungsphase wird der künstliche Darmausgang im Rahmen eines kleinen chirurgischen Eingriffes wieder verschlossen.
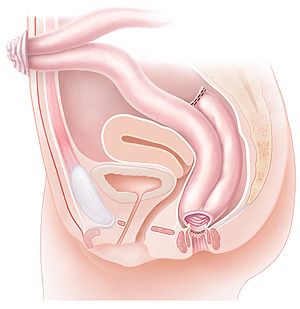 Totale Koloproktektomie und IPAA
Totale Koloproktektomie und IPAA
Wir führen diese Operation standardmässig laparoskopisch, d.h. minimal invasiv mit Hilfe der Schlüsselloch-Chirurgie durch. Die gesamte Operation kann über drei kleine (5 bis 10 mm) und einen etwas grösseren (4 bis 5 cm) Schnitt in der Bauchwand durchgeführt werden. Dies hat nicht nur kosmetische Vorteile. Patientinnen und Patienten erholen sich nach der Operation deutlich schneller, haben weniger Schmerzen, bleiben weniger lange im Spital, und können somit ihre berufliche Tätigkeit früher wieder aufnehmen.
Prognose und Verlauf nach der Operation
Nach einer totalen Koloproktektomie und IPAA besteht volle Kontinenz mit einer Stuhlfrequenz von 5 bis 6 Stuhlgängen pro Tag und 0-1 pro Nacht. Im Vergleich zu den Stuhlgängen bei Colitis ulcerosa sind diese nicht mehr explosionsartig und nicht schmerzhaft und können gut kontrolliert werden. Die Lebensqualität ist deutlich besser. Auch haben neuere Studien gezeigt, dass die Erfolgsrate dieser Operation über längere Zeit (20 Jahre) über 91 % liegt und junge Frauen nach einer solchen Operation auch schwanger werden und normal gebären können.
Ernährung als Therapie bei Colitis ulcerosa
Eines vorab: Eine besondere Diät gibt es nicht bei Colitis ulcerosa. Achten Sie auf eine gesunde, ausgewogene und vollwertige Ernährung, die den Nährstoffbedarf des Körpers deckt. Einige Tipps zur Ernährung:
- Bei einem akuten Schub verzichten Sie besser auf schwer verdauliche, ballaststoffreiche Nahrungsmittel. Sie würden den Darm noch mehr belasten.
- Manchen bekommt eine milchfreie Ernährung
- Probieren Sie aus, welche Lebensmittel Sie gut vertragen und welche nicht. Testen Sie dies in Phasen, in denen Sie keine Symptome haben. Vielen Patienten bekommen folgende Nahrungsmittel nicht: blähendes Obst, Gemüse und Hülsenfrüchte, saure Zitrusfrüchte (Orange, Grapefruit, Pomelos, Zitronen), Fruchtsäfte, scharfe Gewürze oder Alkohol. Aber einen Test auf dem Teller sind sie vielleicht wert.
- Notieren Sie in einem Ernährungstagebuch, welche Lebensmittel sie zu welchem Zeitpunkt konsumiert haben. Halten Sie fest, ob sich Beschwerden eingestellt haben oder ob Ihnen die Nahrung gut bekommen ist. Ernährungstagebücher gibt es heute auch in digitaler Form, zum Beispiel als App fürs Smartphone. Ansonsten tun es auch Stift und Papier.
- Bei Engstellen im Darm sollten Sie Nahrungsmittel mit langen Fasern vermeiden, zum Beispiel Spargel oder Ananas.
- Falls Sie unsicher bezüglich Ihrer Ernährung sind: Wenden Sie sich an eine Ernährungsberatung (Ernährungsmediziner, Oecotrophologen).
Manche Menschen mit Colitis ulcerosa leiden unter Mangelerscheinungen. Ihnen fehlen wichtige Vitamine (z.B. Vitamin D, Vitamin B12) und Mineralien (z.B. Zink, Eisen). Dann sind Nahrungsergänzungsmittel eventuell eine Möglichkeit. Vorbeugend sollten Sie diese jedoch nicht einnehmen, sondern nur, wenn eine Ärztin oder ein Arzt den Nährstoffmangel diagnostiziert hat.

 Totale Koloproktektomie und IPAA
Totale Koloproktektomie und IPAA



