Definition der chronischen Verstopfung
Mindestens 2 Symptome während mindestens 12 Wochen der vorhergehenden 6 Monate, bei einem Viertel der Stuhlgänge:
- klumpiger oder harter Stuhl
- Gefühl der inkompletten Darmentleerung
- Gefühl der analen Blockierung
- manuelle Manöver zur Erleichterung der Defäkation (Ausräumung mit dem Finger, Stützen des Beckenbodens)
- weniger als 3 Stuhlgänge pro Woche
- weicher Stuhlgang nur mit Abführmitteln
- ungenügende Kriterien für ein Reizdarmsyndrom
Was sind die Ursachen einer Verstopfung?
Die Ursachen der Verstopfung scheinen klar zu sein. Eine zu geringe Flüssigkeitszufuhr, zu wenig Ballaststoffe in der Nahrung und zu wenig Bewegung waren bislang die angeschuldigten Hauptfaktoren, welche zur Verstopfung führen können. Damit liesse sich auch erklären, warum die Verstopfung vor allem in der älteren Bevölkerung vorkommt. Doch leider scheinen diese Erklärungsversuche auf Mythen zu gründen, welche sich von einer Generation auf die andere übertragen. Bis heute gibt es keine guten wissenschaftlichen Studien, die diese Hypothesen stützen würden. Die Ursache der Verstopfung scheint viel komplexer zu sein, als bislang angenommen wurde.
Prinzipiell lässt sich die Verstopfung in eine primäre und eine sekundäre Verstopfung einteilen.
Primäre Verstopfung
- normale Transitzeit
- verzögerte Transitzeit
- Outlet-Obstruction
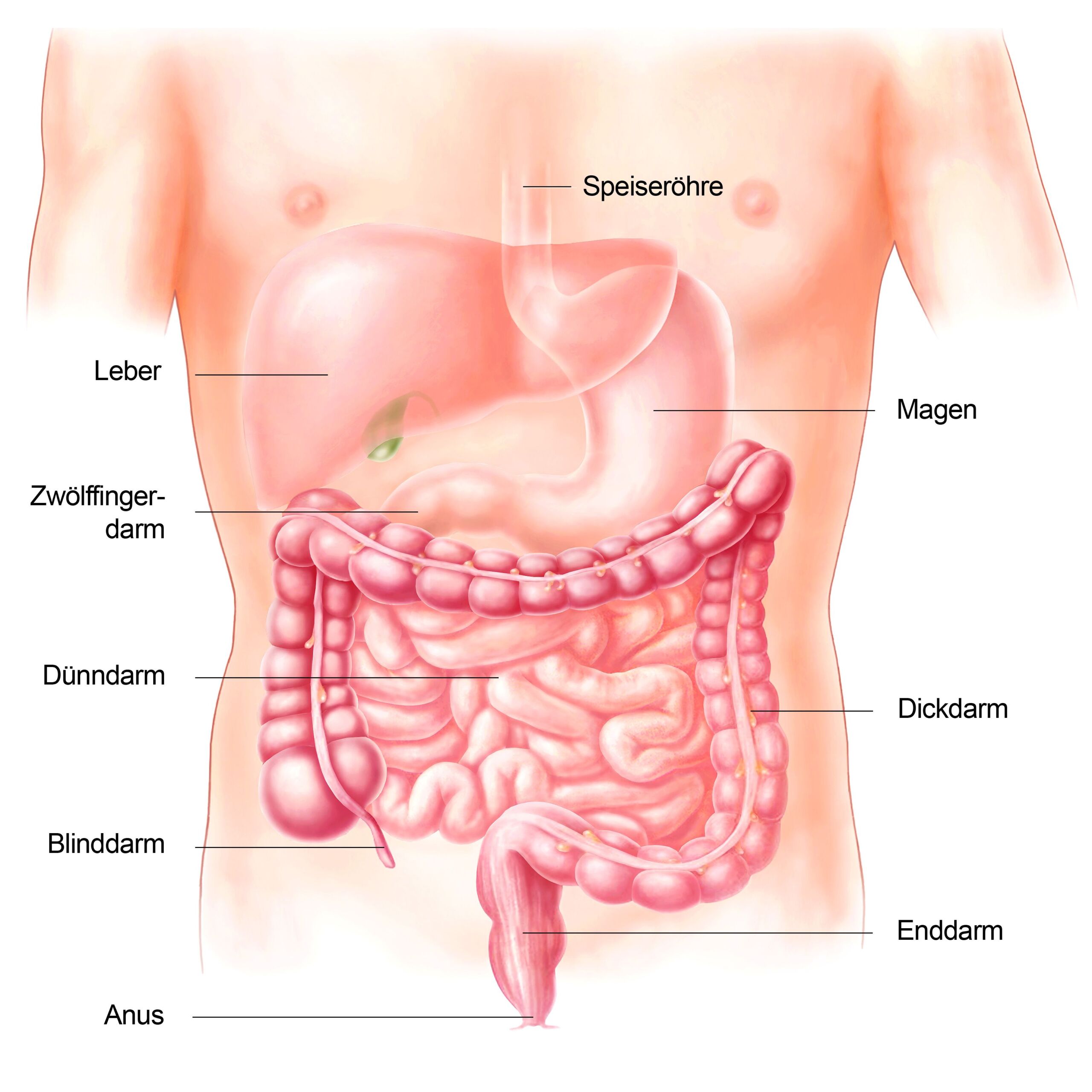
Die primären Ursachen lassen sich in 3 Gruppen unterteilen: Verstopfung mit normaler Passagezeit (auch funktionelle Verstopfung genannt), Verstopfung mit verzögerter Passagezeit („träger Darm“ oder englisch „slow transit constipation“) und Verstopfung aufgrund einer Beckenboden-Störung (sogenannte „outlet-obstruction“, oder zu deutsch „Behinderung des Ausganges“). Die funktionelle Verstopfung ist die häufigste Art, bei der die Zeit der Darmpassage für den Stuhl normal ist. In der Regel beträgt diese Passagezeit weniger als 72 Stunden. Bei der Verstopfung mit verzögerter Passagezeit überwiegt als Symptom der zu seltene Stuhlgang, häufig kombiniert mit Blähungen. Als Ursache werden Störungen der Darm-regulierenden Nerven diskutiert. Bei der Verstopfung aufgrund einer Beckenboden-Störung besteht eine Fehlregulation der Beckenbodenmuskulatur, welche die Entleerung des Stuhles erschwert. Bei dieser Art der Verstopfung herrscht das Gefühl der Blockade beziehungsweise der inkompletten Darmentleerung vor. Zuweilen können Patientinnen und Patienten den Stuhl nur unter manueller Hilfe herausbringen, indem sie den Finger in den After oder in die Scheide einführen, womit sie den Stuhl aus dem Enddarm drücken können.
Sekundäre Verstopfung
Hormonelle Störungen/Stoffwechselerkrankungen
Anatomische Veränderung
- Darmkrebs
- Analfissur (Schleimhautriss am After)
Neurologische Erkrankungen
- Multiple Sklerose
- Parkinson
- M. Hirschsprung (Nervenerkrankung des Darmes)
Psychiatrische Störung
Medikamenten-bedingt
- Opiate (Morphium oder morphin-ähnlich)
Die sekundäre Verstopfung ist seltener als die primäre. Als unmittelbare Ursache der Verstopfung stehen hier andere Erkrankungen wie die Zuckerkrankheit (Diabetes mellitus), Störungen der Schilddrüse und der Nebenschilddrüse, psychiatrische Störungen (Depression), das Reizdarmsyndrom oder der Darmkrebs. Bei den sekundären Störungen sind die letzten zwei von besonderer Bedeutung. Das Reizdarmsyndrom ist sehr häufig, junge Frauen sind vor allem davon betroffen. Beim Reizdarmsyndrom handelt es sich um eine Fehlregulation des gesamten Magen-Darm-Traktes, die oft mit Krämpfen aber auch mit Episoden von Durchfällen einhergeht. Die Ursache ist unbekannt und die Therapie schwierig.
Der Darmkrebs ist eine wichtige Ausschlussdiagnose in der Abklärung der Verstopfung. In einer Studie, bei welcher über 500 Patientinnen und Patienten mit Verstopfung abgeklärt wurden, wurden in 1.4 % der Patienten und Patientinnen ein Darmkrebs gefunden, in 20 % mögliche Vorstufen davon, sogenannte Adenome.
Wann und wie muss eine Verstopfung abgeklärt werden?
Erfüllt ein Patient oder eine Patientin die Kriterien der chronischen Verstopfung, so sollte zuerst eine sekundäre Verstopfung ausgeschlossen werden. Das Ausmass der Abklärung richtet sich nach dem genauen Beschwerdebild, dem Alter der Patientin oder des Patienten und allfälligen Begleitsymptomen. Entscheidend ist das Abfragen der einzelnen Rom-III-Kriterien, insbesondere die Frage nach hartem Stuhlgang, dem Gefühl der inkompletten Darmentleerung und der Zuhilfenahme der Finger zur Ausräumung des Enddarms. Diese Symptome beziehungsweise Umstände werden vom Patienten oder von der Patientin häufig nicht spontan berichtet. Neben der genauen Erhebung des Beschwerdebildes kann die Untersuchung des Enddarmes mit dem Finger sehr aufschlussreich sein. Neben einem allfälligen Tumor – etwa ein Drittel aller Darmkrebse können mit dem Finger ertastet werden – kann eine Aussage über die Funktion des Beckenbodens gemacht werden. Eine genaue Befragung als auch eine Untersuchung mit dem Finger sollte bei allen Patientinnen und Patienten mit chronischer Verstopfung durchgeführt werden. Ob eine Blutentnahme zum Ausschluss hormoneller Störungen oder eine Darmspiegelung durchgeführt werden soll, hängt von Begleitsymptomen und vom Alter ab. Ab einem Alter von 50 Jahren sollte bei allen Patienten und Patientinnen mit Verstopfung eine Darmspiegelung durchgeführt werden, sofern nicht in den letzten 5 Jahren bereits eine Darmspiegelung durchgeführt wurde. Bei Patientinnen und Patienten zwischen 40-50 Jahren kann ebenfalls eine Darmspiegelung bereits in Erwägung gezogen werden. Bei einem Patienten oder einer Patientin unter 40 Jahren ist eine Darmspiegelung nur nötig, wenn bei Familienmitgliedern bereits Darmkrebsfälle vorgekommen sind.
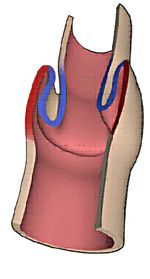 Die Untersuchung des Beckenbodens mittels Magnetresonanz (sogenannte MR-Defäkographie) ist in der Abklärung der chronischen Verstopfung nicht mehr wegzudenken. Mit der MR-Defäkographie lassen sich die Bewegungen des Beckenbodens und aller seiner Anteile (Blase, Scheide, Gebärmutter, Enddarm, Dünndarm) genau verfolgen und als Filmsequenz anzeigen. Diese Untersuchung ist vor allem bei Patienten und Patientinnen angezeigt, bei denen eine Störung des Beckenbodens beziehungsweise eine „outlet-obstruction“ (übersetzt: „Ausgangs-Verstopfung“) vermutet wird. Als „outlet-obstruction“ wird eine Verstopfung bezeichnet, bei der die Ursache am Ende des Darmes, sozusagen am Ausgang des Darmes liegt. Eine Verstopfung ist dann durch eine Störung des Beckenbodens bedingt, wenn eine falsche Koordination der Beckenbodenmuskeln vorliegt oder aber ein innerer Darmvorfall.
Die Untersuchung des Beckenbodens mittels Magnetresonanz (sogenannte MR-Defäkographie) ist in der Abklärung der chronischen Verstopfung nicht mehr wegzudenken. Mit der MR-Defäkographie lassen sich die Bewegungen des Beckenbodens und aller seiner Anteile (Blase, Scheide, Gebärmutter, Enddarm, Dünndarm) genau verfolgen und als Filmsequenz anzeigen. Diese Untersuchung ist vor allem bei Patienten und Patientinnen angezeigt, bei denen eine Störung des Beckenbodens beziehungsweise eine „outlet-obstruction“ (übersetzt: „Ausgangs-Verstopfung“) vermutet wird. Als „outlet-obstruction“ wird eine Verstopfung bezeichnet, bei der die Ursache am Ende des Darmes, sozusagen am Ausgang des Darmes liegt. Eine Verstopfung ist dann durch eine Störung des Beckenbodens bedingt, wenn eine falsche Koordination der Beckenbodenmuskeln vorliegt oder aber ein innerer Darmvorfall.
Beim letzteren stülpt sich der Darm in sich selber ein und bildet so ein verschliessendes Ventil.
 In Kombination mit der MR-Defäkographie führen wir häufig auch eine Druckmessung des Enddarmes beziehungsweise des Schliessmuskels durch. Mit dieser Untersuchung können
In Kombination mit der MR-Defäkographie führen wir häufig auch eine Druckmessung des Enddarmes beziehungsweise des Schliessmuskels durch. Mit dieser Untersuchung können
funktionelle Störungen, das heisst Störungen aufgrund einer Fehlregulation der Beckenbodenmuskeln, ebenfalls zuverlässig entdeckt werden.
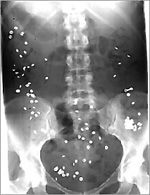 Führen diese Untersuchungen zu keiner befriedigenden Diagnose, ist eine Transitzeitmessung notwendig. Bei dieser Untersuchung werden röntgendichte Kügelchen (sogenannte „Marker“) – eingepackt in Gelatine-Kapseln – über regelmässige Abstände eingenommen. Finden sich nach 72 Stunden im Röntgenbild immer noch Marker im Darm, so kann von einer verzögerten Passagezeit ausgegangen werden.
Führen diese Untersuchungen zu keiner befriedigenden Diagnose, ist eine Transitzeitmessung notwendig. Bei dieser Untersuchung werden röntgendichte Kügelchen (sogenannte „Marker“) – eingepackt in Gelatine-Kapseln – über regelmässige Abstände eingenommen. Finden sich nach 72 Stunden im Röntgenbild immer noch Marker im Darm, so kann von einer verzögerten Passagezeit ausgegangen werden.
Wie kann die chronische Verstopfung therapiert werden?
Obwohl wissenschaftliche Daten fehlen, dass eine vermehrte Flüssigkeitszufuhr (2-3 Liter pro Tag), eine ballaststoffreiche Kost oder viel Bewegung den Stuhlgang erleichtern, besteht dennoch der erste therapeutische Ansatz in einer Umstellung der Lebensgewohnheiten hin zu mehr Trinken, mehr Ballaststoffen und mehr Bewegung. Führen diese Massnahmen nicht zum Erfolg, können die Einnahme von Stuhlregulatoren (Quellmittel wie Metamucil® oder Benefiber®) oder Abführmitteln Hilfe bringen. An unserer Klinik verwenden wir meist Metamucil® in Kombination mit Transipeg forte® oder Movicol®. Letztere sind beides Abführmittel, welche den Darm gewissermassen ausschwemmen. Wichtig hier ist zu wissen, dass die Angst einer Gewöhnung an Abführmittel unbegründet scheint, da dies durch keinerlei wissenschaftliche Daten untermauert ist. Natürliche Stuhlregulatoren wie Weizenkleie, Leinsamen oder Feigen können natürlich auch eingesetzt werden.
Liegt eine sekundäre Verstopfung vor, muss die der Verstopfung zugrundeliegende Ursache zuerst behoben werden, zum Beispiel Korrektur einer Schilddrüsenunterfunktion oder einer Depression.
Liegt eine reine Fehlregulation des Beckenbodens vor („Anismus“) so kann mit Physiotherapie beziehungsweise einem speziellen Beckenbodentraining („Biofeedback“) Linderung erzielt werden. Biofeedback-Trainings werden aber nur an spezialisierten Zentren angeboten.
Bei der primären Verstopfung spricht die Gruppe mit einer normalen Transitzeit oder Passagezeit in der Regel gut auf konservative Massnahmen an (Einnahme von Quellmitteln oder milden Abführmitteln). Liegt eine Verstopfung mit einer verzögerten Transitzeit vor, so richtet sich die Therapie ganz nach dem Beschwerdebild des Patienten oder der Patientin. Ist der Leidensdruck sehr hoch, muss oft durch eine Entfernung des Dickdarmes das Problem gelöst werden. Alternativ kann in dieser Situation eine Stimulation der Beckenbodennerven mit Strom versucht werden (Sakrale Nervenstimulation oder SNS). Es konnte gezeigt werden, dass damit die Motorik des gesamten Darms angeregt werden kann. Bei der häufiger vorkommenden „outlet-obstruction“ richtet sich die Therapie nach der genauen Ursache.
Als „ultimo ratio“ bei stark verminderter Darmmotorik steht die Entfernung des Dickdarmes.
Liegt als Ursache der „outlet-obstruction“ ein innerer Darmvorfall vor, muss eine chirurgische Therapie angestrebt werden. Ein innerer Vorfall entsteht durch eine Bindegewebsschwäche, womit der Enddarm sich selber einstülpt und dann gewissermassen ein blockierendes Ventil bildet. Dieser Umstand kann mit einer neuen Therapie, der sogenannten Stapled TransAnal Rectal Resection (STARR), angegangen werden. Diese Methode ist wenig schmerzhaft und kann im Rahmen einer 2-3 tägigen Hospitalisation durchgeführt werden.
Verstopfung: Nicht immer ein banales Problem
Die chronische Verstopfung ist häufig auch ein banales Problem, aber nicht immer. Voraussetzung für eine erfolgreiche Therapie der chronischen Verstopfung ist die genaue Befragung des Beschwerdebildes und die genaue Kenntnis der Funktion und der Anatomie des Beckenbodens. Ein Team aus verschiedenen Fachleuten (spezialisierte Chirurginnen und Chirurgen Magen-Darm-Spezialisten und Magen-Darm-Spezialistinnen, Röntgenärztinnen und Röntgenärzte sowie Physiotherapeuten und Physiotherapeutinnen) wird der Komplexität des Beckenbodens am ehesten gerecht. Wenn immer möglich sollten die Abklärungen und die Therapie der chronischen Verstopfung interdisziplinär, das heisst im Team aus verschiedenen Fachleuten, besprochen und angegangen werden. Voraussetzung eines jeden therapeutischen Erfolges aber liefert die Patientin oder der Patient selbst, indem sie oder er mit seinem Arzt oder seiner Ärztin über das Problem der chronischen Verstopfung spricht.
Verstopfung – Tipps zur Selbstbehandlung
Die Behandlung einer Verstopfung hängt immer davon ab, welche Ursache zugrunde liegt. Ist zum Beispiel Ihr Lebensstil beteiligt, können Sie selbst einiges tun, um Ihrem Darm wieder „Beine“ zu machen. Einige Tipps:
- Ernährung umstellen: Eine falsche, ungesunde Ernährung spielt bei vielen Gesundheitsproblemen eine Rolle, auch bei Verstopfung. Greifen Sie häufiger zu ballaststoffreichen Lebensmitteln (Zufuhr langsam erhöhen) und trinken Sie viel dazu. Der Stuhl quillt auf und der Wasseranteil steigt, was ihn weicher macht. Auch die Stuhlmenge erhöht sich durch die Ballaststoffe. Der Stuhl übt Druck auf die träge Darmwand aus und animiert den Darm dazu, sich mehr zu bewegen. Manchen Menschen mit Verstopfung hilft eine Ernährungsumstellung, aber nicht allen.
- Ballaststoffpräparate in Form von Flohsamenschalen, Leinsamen und Weizenkleie, wenn die Ernährungsumstellung innerhalb von vier Wochen keinen ausreichenden Erfolg gebracht hat. Trinken Sie zu jeder Einnahme mindestens ein Glas Wasser, damit die Ballaststoffe gut quellen können. Sprechen Sie immer erst mit Ihrer Ärztin oder Ihrem Arzt, bevor Sie Ballaststoffpräparate anwenden. Denn bei bestimmten Krankheiten des Enddarms können Ballaststoffe kontraproduktiv sein.
- Stress vermeiden: Stress kann auch die Darmtätigkeit erlahmen lassen. Erlernen Sie am besten eine Entspannungsmethode, etwa Progressive Muskelentspannung nach Jacobson oder Autogenes Training. Auch Yoga sowie sanfte Bewegungsarten wie Tai Chi oder Qigong können Stress lindern. Manchmal genügt es schon, einige Stressfaktoren im Alltag auszuschalten: Smartphone, PC oder TV. Gehen Sie stattdessen lieber an der frischen Luft spazieren, treffen Sie sich mit Freunden oder tun Sie einfach das, was Ihnen Freude macht. Das kann Musik sein genauso wie ein Kinobesuch oder Entspannungsbad.
Abführmittel bei Verstopfung
Abführmittel – sogenannte Laxanzien – sind eine Möglichkeit, wenn sämtliche bisherigen Massnahmen bei Verstopfung versagt haben. Abführmittel machen den Stuhl flüssiger und fülliger und regen so die Darmtätigkeit an. Es gibt sie unter anderem als Tropfen, Dragees, Lösung, Zäpfchen oder Pulver. Besprechen Sie die Einnahme immer zuvor mit Ihrer Ärztin oder Ihrem Arzt.
Es gibt zwei verschiedene Arten von Abführmitteln, die sich in ihrer Wirkungsweise unterscheiden:
- Darmanregende Abführmittel: Sie leiten vermehrt Wasser und Elektrolyte in den Darm und sorgen dafür, dass sich der träge Dickdarm stärker bewegt. Häufig eingesetzte Wirkstoffe sind Bisacodyl, Natriumpicosulfat oder Sennoside (Zubereitungen aus den Blättern und Früchten von Cassia senna und Cassia angustifolia). Diese Abführmittel können Sie prinzipiell auch über einen längeren Zeitraum anwenden, wenn kein Durchfall dabei auftritt. Ratsam sind aber möglichst kurze Anwendungszeiträume, bis sich der Stuhlgang wieder normalisiert hat.
- Wasserbindende Abführmittel: Sie ziehen aus dem Körper Wasser in den Darm und weichen so den harten Stuhl auf – die Verstopfung löst sich dadurch und Sie können wieder normal zur Toilette gehen. Beispiele für wasserbindende Abführmittel sind Glaubersalz und Bittersalz. Diese lösen Sie in Wasser auf und trinken die Lösung anschliessend. Allerdings schmecken diese Abführmittel nicht gerade angenehm. Auch Zuckerstoffe wie die Lactulose (kann Blähungen hervorrufen) sowie der Wirkstoff Magrocol (gilt als besser verträglich) sind Abführmittel, die nach dem wasserbindenden Prinzip funktionieren. Allgemein gilt: Nehmen Sie diese Mittel nicht ohne Absprache mit dem Arzt über längere Zeit ein.
Unter den Abführmitteln sind die Wirkstoffe Bisacodyl, Natriumpicosulfat und Magrocol die Mittel der ersten Wahl.
Manchen helfen weder eine Ernährungsumstellung, mehr Bewegung, Antistresstipp oder „normale“ Abführmittel. Dann ist der Wirkstoff Prucaloprid eine Möglichkeit, um die Verstopfung zu beheben. Der Wirkstoff ist ein sogenannter Serotonin(5-HT4)-Rezeptoragonist und erhöht die Bewegung des Darms. Zugelassen ist er für Frauen und Männer mit chronischer Verstopfung. Das Medikament ist verschreibungspflichtig und Ärztinnen und Ärzte müssen es verordnen.


 Die Untersuchung des Beckenbodens mittels Magnetresonanz (sogenannte MR-Defäkographie) ist in der Abklärung der chronischen Verstopfung nicht mehr wegzudenken. Mit der MR-Defäkographie lassen sich die Bewegungen des Beckenbodens und aller seiner Anteile (Blase, Scheide,
Die Untersuchung des Beckenbodens mittels Magnetresonanz (sogenannte MR-Defäkographie) ist in der Abklärung der chronischen Verstopfung nicht mehr wegzudenken. Mit der MR-Defäkographie lassen sich die Bewegungen des Beckenbodens und aller seiner Anteile (Blase, Scheide,  In Kombination mit der MR-Defäkographie führen wir häufig auch eine Druckmessung des Enddarmes beziehungsweise des Schliessmuskels durch. Mit dieser Untersuchung können
In Kombination mit der MR-Defäkographie führen wir häufig auch eine Druckmessung des Enddarmes beziehungsweise des Schliessmuskels durch. Mit dieser Untersuchung können Führen diese Untersuchungen zu keiner befriedigenden Diagnose, ist eine Transitzeitmessung notwendig. Bei dieser Untersuchung werden röntgendichte Kügelchen (sogenannte „Marker“) – eingepackt in Gelatine-Kapseln – über regelmässige Abstände eingenommen. Finden sich nach 72 Stunden im Röntgenbild immer noch Marker im Darm, so kann von einer verzögerten Passagezeit ausgegangen werden.
Führen diese Untersuchungen zu keiner befriedigenden Diagnose, ist eine Transitzeitmessung notwendig. Bei dieser Untersuchung werden röntgendichte Kügelchen (sogenannte „Marker“) – eingepackt in Gelatine-Kapseln – über regelmässige Abstände eingenommen. Finden sich nach 72 Stunden im Röntgenbild immer noch Marker im Darm, so kann von einer verzögerten Passagezeit ausgegangen werden.



