Bauchschmerzen und Durchfall sind häufige Symptome. Am häufigsten ist der Endabschnitt des Dünndarmes entzündet, das sogenannte „terminale Ileum“. Daher hiess die Erkrankung früher auch „ileitis terminalis“. Die chronisch-entzündliche Darmerkrankung ist zwar nicht heilbar, aber mit der richtigen Behandlung in der überwiegenden Mehrzahl der Fälle gut in den Griff zu bekommen.
Was ist Morbus Crohn?
Morbus Crohn ist eine chronisch-entzündliche Darmerkrankung, die oft in Schüben verläuft und oftmals wiederkehrt. Das heisst: Beschwerdefreie Zeiten wechseln sich mit Krankheitsphasen ab. Die Erkrankung ist chronisch – und damit meist ein lebenslanger Begleiter. Allerdings lässt sie sich meistens gut behandeln, sodass ein normaler Alltag möglich ist.
Ihren Namen verdankt der Morbus Crohn dem US-Gastroenterologen Burrill Bernhard Crohn, der sie erstmals beschrieben hat. Sie hat noch viele andere Namen, zum Beispiel Crohn-Krankheit, Enteritis regionalis, Enterocolitis regionalis, Ileitis terminalis oder englisch Crohn’s disease.
Morbus Crohn – die Charakteristika
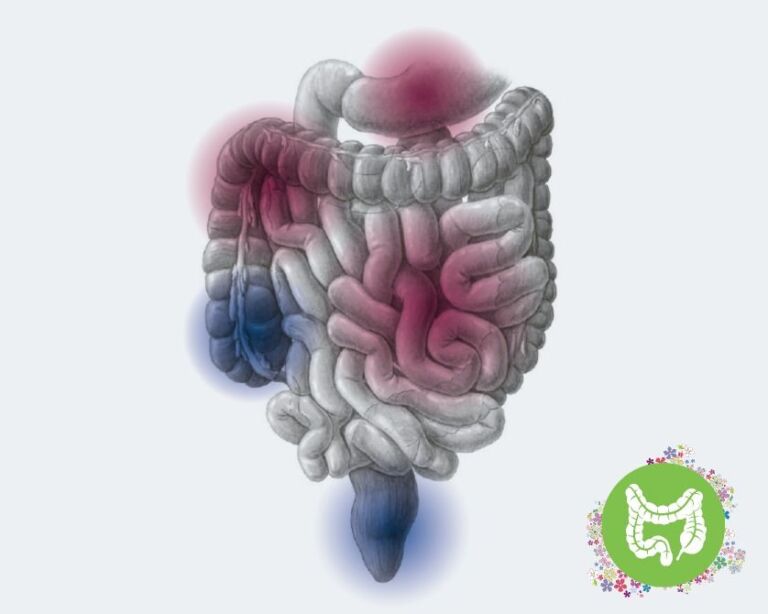
Die Entzündungen können den gesamten Verdauungstrakt betreffen, vom Mund bis zum After. Am häufigsten entstehen sie jedoch an jener Stelle, an der der Dünndarm in den Dickdarm übergeht. Dieser letzte Bereich des Dünndarms heisst „terminales Ileum“. Zudem kann die Entzündung nicht nur die oberste Schleimhautschicht erfassen, sondern sämtliche Wandschichten des Darms.
Ein weiteres Merkmal des Morbus Crohn ist, dass sich die Entzündung nicht kontinuierlich über den Darm ausbreitet, sondern sich die Entzündungsherde an mehreren, nicht zusammenhängenden Stellen im Darm entwickeln. Dazwischen liegen gesunde Darmabschnitte. Ärztinnen und Ärzte bezeichnen dieses Befallsmuster als segmentalen, diskontinuierlichen Befall.
Unterschiede bei einer Colitis ulcerosa
Anders ist dies bei der sehr ähnlichen Darmerkrankung Colitis ulcerosa:
- Die Entzündung betrifft in der Regel nur den Dickdarm.
- Es entzündet sich nur die oberste Schicht der Darmwand, die Darmschleimhaut.
- Die Entzündung beginnt im Enddarm und breitet sich von dort aus.
- Die Entzündungsherde hängen zusammen und sind nicht durch gesunde Darmabschnitte unterbrochen.
- Blutig-schleimige Durchfälle sind häufig.
Beide Krankheitsbilder fassen Medizinerinnen und Mediziner – neben anderen Formen der Darmentzündung – unter dem Begriff chronisch-entzündliche Darmerkrankungen (CED) oder Inflammatory Bowel Disease (IBD) zusammen.
Morbus Crohn – Häufigkeit und Alter
Chronisch entzündliche Darmerkrankungen (CED) gehören in der Schweiz zu den häufigen Erkrankungen: Rund eine von 350 Personen leidet daran. Hochgerechnet sind also mehr als 25.000 Menschen von einer CED betroffen. Männer und Frauen erkranken etwa gleich oft.
Morbus Crohn kann prinzipiell Menschen jeden Alters betreffen. Meist tritt die Darmkrankheit erstmal bei Jugendlichen und jungen Erwachsenen in Erscheinung, etwa zwischen dem 15. und 34. Lebensjahr.
Morbus Crohn: Ursachen und Risikofaktoren
Die Ursachen von Morbus Crohn sind noch weitgehend unbekannt. Auch bei Colitis ulcerosa wissen Forschende noch nicht genau, was die Auslöser sind. Vermutlich gibt es aber nicht „die eine“ Ursache, sondern mehrere Faktoren müssen bei der Entstehung zusammenspielen. Eines ist jedoch klar: Morbus Crohn ist keine Infektionskrankheit und somit nicht ansteckend für andere.
Medizinerinnen und Mediziner kennen einige Risikofaktoren, die mit dem Morbus Crohn in Zusammenhang stehen.
Beispiele für Risikofaktoren
- Gene: Erbliche Faktoren scheinen bei Morbus Crohn eine Rolle zu spielen. Die chronische Darmentzündung ist in manchen Familien gehäuft zu finden. Zudem lassen sich bei einigen Betroffenen bestimmte Genveränderungen nachweisen, zum Beispiel ein verändertes NOD2/CARD15-Gen. Bekannt sind aber noch über 150 weitere genetische Risikofaktoren, die das Risiko für Morbus Crohn erhöhen können. Die Gene wiederum beeinflussen die Zusammenarbeit von Darmbakterien und Darm. Sie machen etwa 30 bis 40 Prozent des Erkrankungsrisikos maximal aus.
- Umweltfaktoren: Die Häufung der Erkrankung in der westlichen Welt in den letzten 50 Jahren und die Zunahme, die man nun in den letzten Jahren z.B. in China oder Indonesien findet, legen nahe, dass der „westliche Lebensstil“ eine Rolle für die Entstehung und den Verlauf spielt. Umweltfaktoren sind also wesentliche Auslöser für die Erkrankung und für Entzündungsschübe.
- Veränderte Darmflora: Im menschlichen Darm tummeln sich Millionen Bakterien und andere Keime aller Art. Die Gesamtheit aller Mikroben im Darm heisst „Mikrobiom“. Eine gesunde Darmflora ist für eine normale Darmfunktion wichtig. Neueste Forschungen deuten darauf hin, dass eine gestörte Darmflora nicht nur mit Morbus Crohn, sondern auch mit vielen weiteren Krankheiten in Verbindung stehen könnte.
- Gestörte Darmbarriere: Vermutlich funktioniert bei Morbus Crohn die Barriere der Darmschleimhaut nicht richtig. Sie sorgt normalerweise dafür, dass keine Bakterien aus dem Darm in die Darmwand eindringen können. Gelingt ihnen dies, folgen heftige Immunreaktionen in der Darmwand. Denn der Organismus stuft die Bakterien als „Krankmacher“ ein, selbst wenn sie im Grunde nicht gefährlich sind. Weil der Körper zur Gefahrenabwehr verschiedene Entzündungszellen aktiviert, entsteht die Darmentzündung.
Daneben haben Forschende noch einige andere Risikofaktoren für Morbus Crohn ausgemacht. Dazu zählen zum Beispiel das Rauchen oder eine Behandlung mit Antibiotika in der Jugendzeit.
Psychische Faktoren scheinen als Ursachen für Morbus Crohn keine Rolle zu spielen. Wohl aber können seelische Belastungen wie Stress oder Konflikte den Verlauf der chronisch-entzündlichen Darmerkrankung beeinflussen. Sie können entweder neue Schübe auslösen oder schon vorhandene Schübe verstärken.
Symptome: Morbus Crohn ist vielfältig
Morbus Crohn kann verschiedenste Symptome hervorrufen, die allen voran den Magen-Darm-Trakt betreffen. Die Beschwerden können aber auch ausserhalb des Darms auftreten und sich auf andere Bereiche des Körpers erstrecken. Aber: Nicht jede Patientin oder jeder Patient entwickelt sämtliche Symptome in der gleichen Stärke. Auch die chronisch-entzündliche Darmerkrankung Colitis ulcerosa ruft übrigens ähnliche Beschwerden hervor. Diese Symptome kommen bei Morbus Crohn häufig vor:
- Bauchschmerzen, oft als Bauchkrämpfe im rechten Unterbauch, aber auch in anderen Regionen des Bauchs
- Durchfall: Der Stuhl ist flüssig und wässrig, manchmal enthält er Blut oder Schleim. Manche Menschen mit Morbus Crohn leiden zugleich unter einer Nahrungsmittelunverträglichkeit oder Lebensmittelallergie. Dann können sich der Durchfall und die Bauchschmerzen noch verstärken.
- Appetitlosigkeit
- Gewichtsabnahme: Aufgrund des Durchfalls verliert der Organismus viel Eiweiss und somit Energie und Gewicht.
- Müdigkeit, Abgeschlagenheit, verminderte körperliche Leistungsfähigkeit
- Allgemeines Krankheitsgefühl
- Fieber
- Blutarmut (Anämie) aufgrund eines Mangels an Eisen oder Vitamin B12, andere Mangelerscheinungen.
Weitere Beschwerden – je nach Aktivität der Erkrankung
Sie betreffen unterschiedlichste Organe:
- Gelenkprobleme
- Nierensteine
- Augenentzündungen: Lederhaut oder vorderer Bereich der mittleren Augenhaut
- Hautprobleme, zum Beispiel Aphthen – das sind entzündliche Veränderungen der Schleimhäute im Mund
- Leber: Chronisch entzündete Gallenwege oder Leberentzündung (Autoimmunhepatitis, Overlap-Syndrom)
- Knochen: Niedrige Knochendichte (Osteopenie) oder Knochenschwund (Osteoporose)
- Psyche, zum Beispiel Depression
Hochspezialisiertes, interdisziplinäres Team
Am USZ werden Betroffene mit Morbus Crohn durch ein hochspezialisiertes, interdisziplinäres Team der Gastroenterologie und Chirurgie betreut. Komplexe Fälle besprechen wir an einem gemeinsamen Rapport, in welchem individuelle Behandlungspläne festgelegt und die Indikationen zu komplexen Operationen sorgfältig geprüft werden.
Morbus Crohn: So gehen wir bei der Diagnose vor
Wir beginnen bei der Diagnostik von Morbus Crohn immer mit Ihrer Krankheitsgeschichte, der Anamnese. Folgende Fragen sind zum Beispiel für ihn interessant, um erste Anhaltspunkte zu gewinnen:
- Welche Symptome haben Sie?
- Wann haben sie diese erstmals festgestellt?
- Wie ausgeprägt sind die Beschwerden?
- Sind andere Krankheiten bei Ihnen bekannt?
- Gibt es chronisch-entzündliche Darmerkrankungen in Ihrer Familie?
- Nehmen Sie Medikamente ein? Wenn ja: Welche?
- Haben Sie in der Vergangenheit Medikamente eingenommen und welche?
Dann schliesst sich eine körperliche Untersuchung an, bei der wir den Bauch abtasten. So lassen sich zum Beispiel die Grösse und Lage von Organen feststellen.
Zur Diagnose von Morbus Crohn ziehen wir zusätzlich bildgebende Untersuchungen sowie verschiedene Labortests heran.
- Blutuntersuchung: Bestimmt werden beispielweise die Entzündungswerte (z.B. C-reaktives Protein, CRP), rote Blutkörperchen (Blutarmut) oder bestimme Vitamine und Mineralstoffe (Mangelernährung).
- Stuhlprobe: Untersuchung auf Bakterien, um eine Darmentzündung aufgrund von Krankheitserregern auszuschliessen. Zudem kann man aus dem Stuhlgang den Calprotectin-Wert bestimmen. Das Calprotectin ist ein Eiweiss aus den Entzündungszellen. Wenn diese in die Darmwand einwandern und absterben und zerfallen, geben sie das Calprotectin in den Stuhlgang ab. Aus der Höhe des Calprotectin Wertes kann man auf die Schwere und Ausdehnung der Darmentzündung schliessen. Der Wert eignet sich daher auch sehr gut, um das Ansprechen auf Therapie und das Risiko für einen erneuten Entzündungsschub zu beurteilen.
- Ultraschall (Sonografie): Wir untersuchen den Bauchraum mit Hilfe eines Schallkopfs, der Schallwellen aussendet und sie wieder empfängt. Dabei lassen sich auch Verwachsungen oder Fisteln an Organen aufspüren. Die Klinik für Gastroenterologie gilt als weltweites Expertenzentrum für den Darmultraschall.
- Darmspiegelung (Koloskopie): Der Darm wird mit einem Endoskop (biegsamer Schlauch mit Kamera) untersucht. Wir können Veränderung und Entzündungen im Darm sichtbar machen, aber gleichzeitig Gewebeproben (Biopsie) aus auffälligen Bereichen entnehmen. Die Zellen untersucht anschliessend eine Pathologin oder Pathologe im Labor.
- Magnetresonanztomografie (MRT, Kernspintomografie): Die Methode arbeitet mit starken Magnetfeldern. Der Körper wird „scheibchenweise“ aufgenommen und Radiologinnen und Radiologen erhalten somit qualitativ hochwertige Schnittbilder. Auf MRT-Bildern wird mit Hilfe von Kontrastmittel sichtbar, welche Bereiche des Darms wie stark entzündet sind.
Ist einzig der Dickdarm entzündet, können selbst erfahrene Ärztinnen und Ärzte den Morbus Crohn und die Colitis ulcerosa nicht immer leicht unterscheiden. Manchmal zeigt erst der Verlauf der Krankheit, um welche der beiden chronisch-entzündlichen Darmerkrankungen es sich tatsächlich handelt. Manchmal kann auch über einen längeren Verlauf keine sichere Unterscheidung zwischen beiden Formen getroffen werden, was dann als sogenannte IBDu (IBD unclassified) bezeichnet wird
Morbus Crohn: Vorbeugen, Früherkennung, Prognose
Die Ursachen von Morbus Crohn sind noch weitgehend unklar. Daher gibt es auch keine Möglichkeit, der chronischen Darmentzündung vorzubeugen (Primärprävention). Wenn Sie an Morbus Crohn erkrankt sind, gilt es, einer Rückkehr der Erkrankung in Form neuer Schübe vorzubeugen – die sogenannte Sekundärprävention. Hier scheint sich der Verzicht auf das Rauchen positiv auszuwirken.
Bei dem Morbus Crohn spielt die Früherkennung insofern eine Rolle, weil Betroffene ein erhöhtes Risiko für Darmkrebs haben. Und allgemein gilt: Ein frühzeitig entdeckter Morbus Crohn lässt sich auch besser behandeln. So sinkt das Risiko für gesundheitliche Folgen und Komplikationen.
Verlauf und Prognose von Morbus Crohn
Morbus Crohn zählt zu den chronischen Krankheiten, die Sie ein Leben lang begleiten. Heilbar ist Morbus Crohn bisher nicht. Aber die Darmkrankheit lässt sich gut behandeln, sodass oft ein normaler Alltag bei guter Lebensqualität möglich ist. Morbus Crohn verläuft in Schüben: Phasen der Krankheit wechseln sich dabei mit Zeiten ohne Beschwerden ab.
Sie können jedoch den Verlauf der Erkrankung bis zu einem gewissen Mass positiv beeinflussen: Suchen Sie sich psychologische Unterstützung oder erlernen Sie eine Entspannungstechnik wie Progressive Muskelentspannung nach Jacobson oder Autogenes Training.
Morbus Crohn verläuft individuell sehr verschieden. Daher lassen sich keine allgemeinen Aussagen zur Prognose treffen. Die meisten Menschen können ihren Alltag gut bestreiten und ihren Beruf ausüben. Die Lebenserwartung ist ebenfalls kaum eingeschränkt. Zu beachten ist jedoch, dass bei Morbus Crohn das Risiko für Darmkrebs höher liegt als bei Menschen ohne diese Erkrankung.
Komplikationen bei Morbus Crohn
Ein Morbus Crohn kann verschiedene Komplikationen nach sich ziehen – entweder durch die Erkrankung selbst oder durch die verschiedenen Behandlungen.
Selbsthilfegruppen
Der Austausch mit Gleichbetroffenen kann bei der Bewältigung einer Krankheit eine grosse Unterstützung sein. Beratung auf der Suche nach einer geeigneten Selbsthilfegruppe erhalten Sie bei Selbsthilfe Zürich. Selbsthilfe Zürich und das Universitätsspital Zürich sind Kooperationspartner im nationalen Projekt «Gesundheitskompetenz dank selbsthilfefreundlicher Spitäler».
- Fisteln: Dabei entstehen schlauchartige Verbindungen zwischen Organen und Geweben, die unnatürlich sind und dort nicht vorkommen sollten. Dass sich solche Fisteln gebildet haben, erkennen Sie zum Beispiel an folgenden Anzeichen: Verschmutzte Unterwäsche, Stuhl im Urin oder Stuhlabgang über die Scheide. Gerade bei komplexeren Fisteln ist die enge Zusammenarbeit zwischen Gastroenterologie und Chirurgie wichtig, weshalb am Universitätsspital bereits vor einigen Jahren eine spezialisierte interdisziplinäre Fistel-Sprechstunde etabliert wurde.
- Abszesse: Dabei entzündet sich das Gewebe und Eiter sammelt sich an, was sehr schmerzhaft ist. Bevorzugt bilden sich Abszesse im Analbereich.
- Verklebte Darmschlingen: Aufgrund der Entzündungen können Darmteile miteinander verkleben und (gutartige) Geschwulste bilden. Konglomerattumor ist der medizinische Fachbegriff dafür. Oft sind die Verklebungen von aussen ertastbar.
- Darmblutungen: Sie sind ein Ergebnis des geschädigten und strapazierten Darms. Wir können die Blutung oft im Rahmen einer Darmspiegelung stoppen. Bluttransfusionen können den Blutverlust ausgleichen.
- Darmverschluss: Die Gründe sind Narben im Darm oder Schwellungen, die sich wegen der Entzündung gebildet haben. Meist ist eine Operation nötig. Bei Schwellungen im Darm lässt sich jedoch der Darminhalt manchmal absaugen und die OP ist überflüssig.
- Darmdurchbruch: Diese Komplikation bei Morbus Crohn ist sehr gefürchtet, lebensgefährlich und ein akuter Notfall. Aufgrund der Entzündungen ist der Darm geschädigt und kann durchbrechen. Wir müssen sofort operieren.
Weitere mögliche Komplikationen, die allerdings seltener vorkommen:
- Nierensteine
- Gelenkentzündungen und Gelenkschmerzen
- Augenentzündungen
- Entzündungen der Gallenwege, Leberentzündung
- Hautveränderungen, oft als schmerzhafte Hautknoten (Erythema nodosum)
- Verminderte Knochendichte (Osteopenie) und Knochenschwund (Osteoporose)
Morbus Crohn: Behandlung fusst auf mehreren Säulen
Bei Morbus Crohn gibt es mehrere Behandlungsmöglichkeiten, die wir oft in Kombination einsetzen. So lassen sich ihre Wirksamkeit und Schlagkraft erhöhen. Ziel der Behandlung ist es immer, Beschwerden zu lindern, die Anzahl der Schübe zu verringern, die Zeitspanne zwischen zwei Schüben zu verlängern und Komplikationen zu verhindern.
Details zu den Behandlungen