Definition Demenz
Der Begriff „Demenz“ stammt aus dem Lateinischen de mens und bedeutet so viel wie „ohne Geist“ oder „von Sinnen“. Er bezeichnet einen Oberbegriff für verschiedene Erkrankungen, die zu einer dauerhaften Abnahme höherer Hirnfunktionen führen. Heute werden «Demenzen» als sogenannte «Majore neurokognitive Störung» bezeichnet.
Die Diagnose einer majoren neurokognitive Störung erfordert den Nachweis einer erheblichen Abnahme kognitiver Leistung relativ zum vorherigen Leistungsniveau in einem oder mehreren kognitiven Bereichen, welche durch eine standardisierte neuropsychologische Testung bzw. durch eine sonstige qualifizierte klinische Bewertung objektiviert werden, muss und keine Hinweise auf eine alternative Ursache bestehen.
Die massgeblichen kognitiven Bereiche umfassen:
- Lernen und Gedächtnis
- Sprachstörungen (Aphasie)
- Wahrnehmung und motorische Funktionen
- Ausführende (exekutive) Funktionen
- Komplexe Aufmerksamkeitsfunktionen
- Soziale Kognition
Eine Demenz bzw. eine majore neurokognitive Störung entwickelt sich über mindestens sechs Monate und schreitet chronisch fort. Dabei bleiben Bewusstsein und Sinneswahrnehmung in der Regel erhalten, jedoch nimmt die Fähigkeit zur selbstständigen Lebensführung zunehmend ab.
Häufigkeit von Demenzerkrankungen
In der Schweiz leben derzeit rund 161’000 Menschen mit einer Demenz.
- Jährlich treten etwa 34’800 Neuerkrankungen auf.
- Frauen sind aufgrund ihrer höheren Lebenserwartung deutlich häufiger betroffen (ca. 70 % aller Fälle).
- Die Alzheimer-Erkrankung ist mit rund 60 % die häufigste Form.
- Nur selten erkranken jüngere Menschen an einer Demenz.
Aufgrund der demografischen Entwicklung wird die Zahl der Betroffenen in den kommenden Jahrzehnten weiter zunehmen.
Formen von Demenz
Ursache einer Demenz ist eine Hirnerkrankung, also eine neurologische Erkrankung, bei der Nervenzellen zu Grunde gehen (Neurodegeneration) oder die Hirndurchblutung gestört ist.
- Alzheimer-Erkrankung: Die häufigste Demenzform ist mit 60 Prozent die Alzheimer-Erkrankung. Alzheimer ist eine neurodegenerative Erkrankung mit schleichend zunehmendem Verlauf, bei der in der Regel Gedächtnisstörungen im Vordergrund stehen. Mit zunehmendem Alter nimmt die Häufigkeit der Alzheimer-Erkrankung zu.
- Vaskuläre Demenz: Am zweithäufigsten ist die vaskuläre Demenz. Sie entsteht durch eine chronische Durchblutungsstörung des Hirns (Arteriosklerose), eines Schlaganfalles oder einer Kombination dieser beiden Faktoren. Wichtigste Risikofaktoren sind ein hoher Blutdruck, Diabetes, hohe Cholesterinwerte, Übergewicht und Rauchen.
- Mischformen: Es gibt auch Mischformen zwischen Alzheimer-Erkrankung beziehungsweise den weiteren, unten erwähnten Demenzformen und vaskulärer Demenz.
- Fronto-temporale Demenz: Eine weitere neurodegenerative Erkrankung, welche zur Demenz führen kann, sind die frontotemporalen Demenzen (FTD), welche früher auch Pick-Krankheit genannt wurde. Hier stehen die Gedächtnisstörungen weniger im Vordergrund, sondern Verhaltensauffälligkeiten und Sprachstörungen. Das Alter bei Beginn ist meist jünger als bei der Alzheimer-Demenz.
- Parkinson-Demenz: Betroffene mit Parkinson-Krankheit können im Laufe der Zeit auch Zeichen einer Demenz entwickeln, der sogenannten Parkinson-Demenz.
- Lewy-Body-Demenz / Lewy-Körperchen-Demenz: Wie bei der Parkinson-Krankheit lagern sich bei der Lewy-Körperchen-Demenz krankhafte Synuclein-Eiweisse im Hirn ab, aber nicht primär in den motorischen Zentren, sondern diffus verteilt. Patientinnen und Patienten mit Lewy-Körperchen Demenz haben neben den Einschränkungen der höheren Hirnfunktionen auch meist leichtere Parkinson-Symptome sowie oft fluktuierende kognitive Leistungen.
- Prionenerkrankungen: Bei der sogenannten Creutzfeld-Jakob-Erkrankung kommt es zu einer Ablagerung falsch gefalteter Eiweisse in den Hirnnervenzellen, welche zu einer oft sehr rasch voranschreitenden Demenz führen.
Die genaue Unterscheidung der Demenzform ist entscheidend, um die bestmögliche Behandlung und Unterstützung zu planen, da Verlauf, Symptome und Therapieansätze je nach Ursache deutlich variieren können.
Ursachen und Risikofaktoren von Demenz
Die Entstehung einer Demenz ist das Ergebnis unterschiedlicher krankhafter Veränderungen im Gehirn. Abhängig von der Demenzform können diese Prozesse variieren, führen jedoch letztlich dazu, dass Nervenzellen und ihre Verbindungen geschädigt oder zerstört werden.
Medizinisch lassen sich folgende Hauptmechanismen unterscheiden:
- Neurodegeneration: Fortschreitender Abbau von Nervenzellen und Nervenzellverbindungen, wie bei der Alzheimer-Demenz, der frontotemporalen Demenz oder der Lewy-Body-Demenz.
- Gefässbedingte Schädigung: Chronische oder akute Durchblutungsstörungen im Gehirn, wie sie bei der vaskulären Demenz auftreten.
- Kombination mehrerer Ursachen: Mischformen, bei denen sowohl neurodegenerative als auch vaskuläre Veränderungen bestehen.
- Spezielle Krankheitsprozesse: Eiweissablagerungen bei Prionenerkrankungen oder entzündliche sowie metabolische Erkrankungen, die sekundär eine Demenz hervorrufen können.
Wichtige Risikofaktoren
Bestimmte Faktoren erhöhen das Risiko, an einer Demenz zu erkranken oder beeinflussen den Krankheitsverlauf:
- Hohes Lebensalter: der wichtigste Risikofaktor
- Genetische Veranlagung und familiäre Vorbelastung
- Herz-Kreislauf-Erkrankungen: Bluthochdruck, Diabetes mellitus, erhöhte Cholesterinwerte, Arteriosklerose
- Ungesunde Lebensgewohnheiten: Bewegungsmangel, Rauchen, unausgewogene Ernährung, Übergewicht, übermässiger Alkoholkonsum
- Geringe geistige, körperliche und soziale Aktivität im Lebensverlauf
- Unbehandelte Depressionen
- Unbehandelte Schwerhörigkeit
- Bestimmte Erkrankungen wie Parkinson oder schwere Kopfverletzungen
Viele dieser Risikofaktoren sind gut beeinflussbar. Eine gesunde Lebensführung mit ausgewogener Ernährung, regelmässiger Bewegung und geistiger Aktivität kann das Demenzrisiko senken und den Krankheitsverlauf positiv beeinflussen.
Symptome und Anzeichen von Demenz
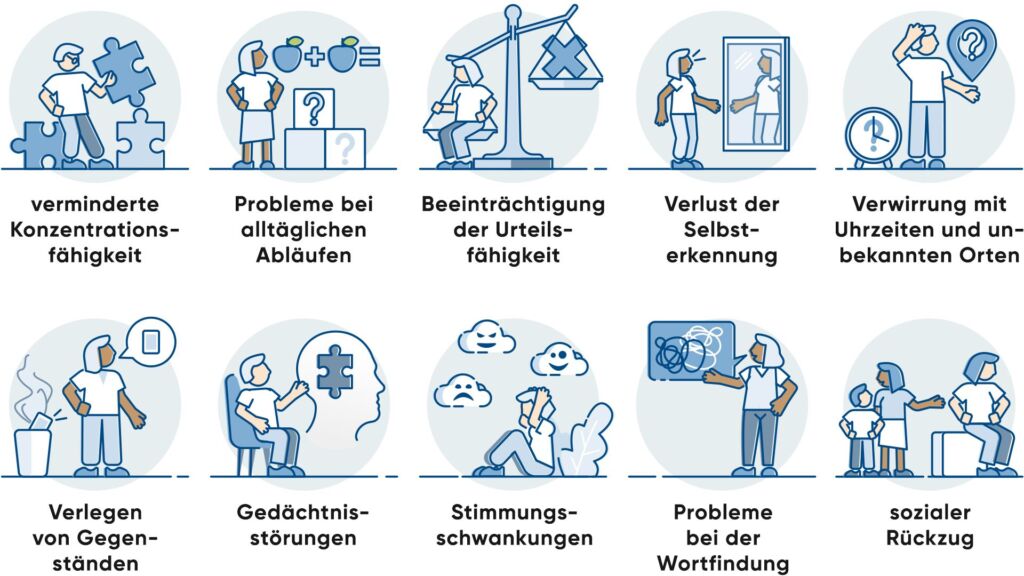
Die ersten Anzeichen einer Demenz entwickeln sich meist schleichend und können je nach Demenzform unterschiedlich ausgeprägt sein. Häufige Symptome sind Gedächtnisstörungen, insbesondere für kürzlich Erlebtes, Orientierungsschwierigkeiten in Zeit und Raum, Sprachprobleme (z. B. Wortfindungsstörungen) sowie Schwierigkeiten bei alltäglichen Tätigkeiten. Auch Veränderungen der Persönlichkeit oder des Sozialverhaltens, ein Rückgang der Urteils- und Entscheidungsfähigkeit sowie Störungen der Aufmerksamkeit können auftreten. Im weiteren Verlauf nehmen die kognitiven Beeinträchtigungen zu und können schliesslich eine selbstständige Lebensführung verunmöglichen.
Demenz Diagnose
Die Diagnose einer Demenz erfordert eine umfassende ärztliche und neuropsychologische Abklärung, um die Art der Demenz zu bestimmen und andere, behandelbare Ursachen auszuschliessen. Zunächst werden die Symptome, deren Beginn und Verlauf erfasst, ergänzt durch eine Befragung von Angehörigen.
Wichtige diagnostische Schritte sind:
- Neuropsychologische Untersuchung mit Beurteilung von Gedächtnis, Sprache, Orientierung, Aufmerksamkeit und anderen kognitiven Funktionen mittels ausführlicher neuropsychologischer Untersuchung.
- Neurologische Untersuchung zur Erfassung motorischer, sensorischer und koordinativer Funktionen.
- Bildgebende Verfahren wie Magnetresonanztomografie (MRI) oder Computertomografie (CT), um strukturelle Veränderungen, Durchblutungsstörungen oder Tumoren zu erkennen.
- Laboruntersuchungen zur Erkennung behandelbarer Ursachen (z. B. Vitaminmangel, Schilddrüsenerkrankungen, Infektionen).
- Gegebenenfalls spezielle Untersuchungsverfahren wie Liquoruntersuchungen oder nuklearmedizinische Bildgebung (PET, SPECT) zur genaueren Differenzierung der Demenzform.
Eine frühzeitige und präzise Diagnose ist entscheidend, um die passende Therapie und unterstützende Massnahmen einzuleiten sowie Betroffene und Angehörige optimal zu beraten.
Differenzialdiagnose: Andere Ursachen demenzähnlicher Symptome
Nicht jede Einschränkung der höheren Hirnfunktionen bedeutet automatisch eine Demenz. Es gibt verschiedene Erkrankungen oder Zustände, die ähnliche Symptome wie Gedächtnisverlust, Sprachprobleme oder Orientierungsstörungen verursachen können – ohne dass eine primäre, nicht heilbare Demenzerkrankung vorliegt. Einige dieser Ursachen sind behandelbar, weshalb ihre Erkennung bei der Abklärung besonders wichtig ist:
- Alkoholmissbrauch: Langjähriger übermässiger Alkoholkonsum kann vor allem die Stirn- und Schläfenlappen des Gehirns schädigen. Dies kann zu schweren Gedächtnisstörungen führen, bekannt als Korsakow-Syndrom.
- Infektiöse Hirnerkrankungen: Chronische Entzündungen des Gehirns, z. B. bei HIV-Infektion (AIDS-Demenz) oder Syphilis (Progressive Paralyse), können kognitive Einschränkungen verursachen.
- Raumfordernde Prozesse im Gehirn: Hirntumore oder ein Überdruck im Hirnwassersystem (Hydrozephalus) können das Gehirn mechanisch beeinträchtigen und so ähnliche Symptome wie bei einer Demenz hervorrufen.
- Stoffwechsel- und Mangelzustände: Erkrankungen wie Schilddrüsenunterfunktion, Diabetes mellitus oder ein schwerer Vitaminmangel (insbesondere Vitamin B12 Mangel) können die geistige Leistungsfähigkeit deutlich reduzieren.
- Psychische Erkrankungen: Depressionen können Symptome verursachen, die manchmal einer Demenz ähneln. Auch bestehende Demenzerkrankungen können durch Depressionen zusätzlich verschlechtert werden.
Details zu den Behandlungen
Eine Demenz ist in den meisten Fällen nicht heilbar, jedoch können medikamentöse und nicht-medikamentöse Massnahmen den Verlauf oft verlangsamen und die Lebensqualität verbessern. Die Behandlung richtet sich nach der zugrunde liegenden Demenzform und schliesst – je nach Situation – Medikamente, kognitive Trainings, physiotherapeutische Massnahmen sowie psychosoziale Unterstützung für Betroffene und Angehörige ein.
Die Prognose variiert stark je nach Demenzform, Allgemeinzustand und Begleiterkrankungen. Im Durchschnitt liegt die Lebenserwartung nach Diagnosestellung zwischen sechs und zehn Jahren, bei sehr langsam fortschreitenden Formen auch länger. Ein frühzeitiger Therapiebeginn und eine ganzheitliche Betreuung können helfen, die Selbstständigkeit möglichst lange zu erhalten und Komplikationen zu vermeiden.
Details zu den Behandlungen
Unterstützung und Tipps für Angehörige von Demenzkranken
Angehörige spielen eine zentrale Rolle bei der Betreuung von Menschen mit Demenz. Die Krankheit stellt sie oft vor grosse Herausforderungen. Eine gute Vorbereitung und der Austausch mit anderen können helfen, den Alltag besser zu bewältigen und die eigene Gesundheit nicht zu vernachlässigen.
- Information und Wissen: Verstehen Sie, dass die Verhaltensänderungen Teil der Demenz sind und nicht gegen Sie persönlich gerichtet sind.
- Kommunikation anpassen: Sprechen Sie in kurzen, klaren Sätzen. Zeigen Sie Geduld und verwenden Sie nonverbale Kommunikation wie Berührung oder Augenkontakt. Vermeiden Sie Konfrontationen oder unnötige Diskussionen.
- Strukturierter Alltag: Ein geregelter Tagesablauf gibt Sicherheit. Beziehen Sie die betroffene Person in einfache Tätigkeiten mit ein, um ihre Selbstständigkeit so lange wie möglich zu erhalten.
- Eigene Grenzen kennen: Die Betreuung ist kräftezehrend. Nehmen Sie sich Auszeiten, bitten Sie Freunde oder Familienmitglieder um Unterstützung oder nutzen Sie Entlastungsangebote wie Tagesstätten oder Kurzzeitpflege.
Unterstützung suchen: Der Austausch mit Gleichbetroffenen kann sehr hilfreich sein. Selbsthilfegruppen bieten einen geschützten Raum, um Erfahrungen zu teilen und wertvolle Ratschläge zu erhalten. Sie können sich auch bei spezialisierten Beratungsstellen oder dem Universitätsspital Zürich über Unterstützungsmöglichkeiten informieren, z.B. bei Alzheimer Zürich.
Selbsthilfegruppen
Der Austausch mit Gleichbetroffenen kann bei der Bewältigung einer Krankheit eine grosse Unterstützung sein. Beratung auf der Suche nach einer geeigneten Selbsthilfegruppe erhalten Sie bei Selbsthilfe Zürich. Selbsthilfe Zürich und das Universitätsspital Zürich sind Kooperationspartner im nationalen Projekt «Gesundheitskompetenz dank selbsthilfefreundlicher Spitäler».
Häufige Fragen zum Thema Demenz
Demenz ist ein Oberbegriff für verschiedene Erkrankungen, die zu einem fortschreitenden Abbau geistiger Fähigkeiten führen. Die Alzheimer-Erkrankung ist die häufigste Form der Demenz (etwa 60 % der Fälle) und wird durch spezifische Eiweissablagerungen im Gehirn verursacht. Neben der Alzheimer-Erkrankung gibt es auch andere definierte Demenz-Formen wie vaskuläre Demenz, Lewy-Body-Demenz oder frontotemporale Demenz.
Typisch bei der Alzheimer-Erkrankung sind Gedächtnisstörungen – vor allem für kürzlich Erlebtes – sowie Orientierungsprobleme, Sprachstörungen und Schwierigkeiten bei Alltagsaufgaben. Oft kommen Verhaltensänderungen wie Rückzug, Reizbarkeit oder Stimmungsschwankungen hinzu. Andere Demenzformen können sich mit anderen Symptomen äussern, zum Beispiel Verhaltensauffälligkeiten und Störung der Sprachfunktionen bei der fronto-temporalen Demenz oder eine Störung der Bewegungsabläufe bis hin zu einer Parkinsonerkrankung bei der Lewy-Body-Erkrankung.
Medizinisch wird der Verlauf bei der Alzheimer-Erkrankung meist in drei Stadien unterteilt: Frühstadium mit leichten Gedächtnisstörungen, mittleres Stadium mit deutlichen Einschränkungen im Alltag und Spätstadium mit schweren kognitiven und körperlichen Beeinträchtigungen. Einige Modelle sprechen von vier Phasen, wobei das Frühstadium in eine sehr frühe („präklinische“) Phase und eine leichte Demenzphase unterteilt wird. Bei den anderen Demenzformen kann diese Stadieneinteilung nicht immer angewendet werden.
Frühe Anzeichen einer Alzheimer-Erkrankung können sein: häufiges Vergessen aktueller Ereignisse, Schwierigkeiten beim Planen oder Organisieren, Orientierungsprobleme in vertrauter Umgebung, Wortfindungsstörungen, nachlassende Entscheidungsfähigkeit und Veränderungen im Sozialverhalten. Andere Demenzformen können sich mit anderen Symptomen äussern, zum Beispiel Verhaltensauffälligkeiten und Störung der Sprachfunktionen bei der fronto-temporalen Demenz oder eine Störung der Bewegungsabläufe bis hin zu einer Parkinsonerkrankung bei der Lewy-Body-Erkrankung.
Meistens ist bei der Alzheimer-Erkrankung zunächst das Kurzzeitgedächtnis betroffen – Betroffene vergessen kürzlich Geschehenes, Termine oder Gespräche. Erinnerungen aus der Kindheit und Jugend bleiben anfangs oft länger erhalten.
Frühe Warnsignale einer Alzheimer-Erkrankung sind Gedächtnislücken im Alltag, Schwierigkeiten beim Ausdrücken oder Verstehen von Sprache, Orientierungsprobleme, auffällige Fehler bei gewohnten Tätigkeiten, verringerte Aufmerksamkeit sowie Stimmungsschwankungen oder Rückzug aus sozialen Kontakten.
Im Spätstadium – unabhängig von der Demenzform – sind Betroffene vollständig pflegebedürftig. Sie verlieren die Fähigkeit zu sprechen, sich selbstständig zu bewegen und Nahrung zu sich zu nehmen. Häufig treten Komplikationen wie Infektionen oder Schluckstörungen auf, die lebensbedrohlich sein können.
Menschen mit beginnender Alzheimer-Erkrankung wirken oft vergesslich, ziehen sich zurück oder reagieren gereizter als früher. Sie haben Schwierigkeiten, Gesprächen zu folgen, sich in ungewohnter Umgebung zurechtzufinden oder komplexe Aufgaben zu bewältigen. Viele überspielen diese Probleme anfangs bewusst.
Direkt an der Demenz versterben Betroffene selten. Häufigste Todesursachen sind Komplikationen im Spätstadium, etwa Lungenentzündungen (oft durch Schluckstörungen), Infektionen oder allgemeine Schwäche mit Folgeerkrankungen.
Der Verlauf ist individuell unterschiedlich. Im Durchschnitt verschlechtert sich der Zustand über mehrere Jahre – bei Alzheimer meist langsam über sechs bis zehn Jahre, bei anderen Formen wie der frontotemporalen Demenz oder Prionenerkrankungen oft schneller.
Eine Heilung ist derzeit nicht möglich. Medikamente können den Verlauf bei bestimmten Formen verlangsamen, und nicht-medikamentöse Massnahmen wie Gedächtnistraining, körperliche Aktivität und soziale Kontakte können die Lebensqualität verbessern. Die Behandlung wird individuell auf die Demenzform und den Gesundheitszustand abgestimmt.
Die meisten Demenzformen sind nicht direkt vererbbar. Es gibt jedoch genetische Risikofaktoren, die die Wahrscheinlichkeit einer Erkrankung erhöhen können – vor allem bei seltenen, familiär gehäuften Frühformen von Alzheimer oder frontotemporaler Demenz. Umwelt- und Lebensstilfaktoren spielen jedoch in den meisten Fällen eine grössere Rolle als die genetische Veranlagung.